患兒女性,3 歲1個月,體質量為11 kg,因“反複幹咳1年,加重1 d,縱隔腫瘤”於2015-01-08 入本院治療。病史采集:入院前1年無明顯誘因出現反複咳嗽(無痰),伴發熱、嘔吐,無腹痛、腹瀉及其他不適,在外院住院治療(具體不詳),症狀緩解後出院。入院擬診為“縱隔腫瘤”。入院查體:血壓為125 mmHg/68 mmHg (1 mmHg=0.133 kPa)。血兒茶酚胺水平檢查結果示腎上腺素及去甲腎上腺素水平均無異常。完善各項術前檢查後,對患兒擬在右側臥位下行“胸腔占位切除術”。
術前胸部增強CT檢查結果示:左側胸腔巨大軟組織腫塊為6.5 cm×6.4 cm,腫塊大部分位於左後縱隔區,腫塊下部位於左側腹膜後腎上腺區,有廣泛砂礫樣鈣化,提示左側縱隔區和左上腹的腹膜後神經源性腫瘤可能;左肺少許炎症,並伴有輕度肺氣腫改變;心髒和降主動脈被腫塊推壓向右前移位,左側主支氣管被推壓向前移位。術前胸部增強CT 結果,見圖1。
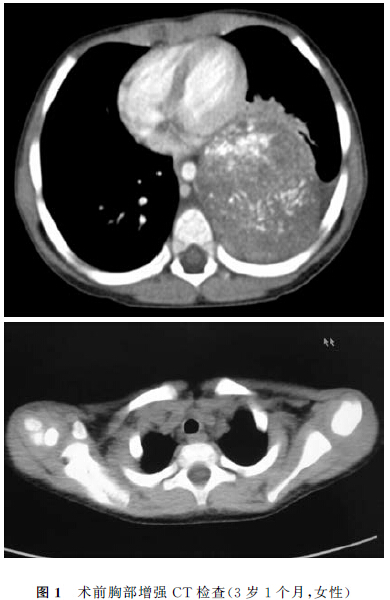
術前訪視患兒時,測定右側無創血壓為120 mmHg/60 mmHg,聽診結果示,心率為120 次/min;右側呼吸音粗,左側弱,廣泛肺野可聞及幹鳴音。既往無夜間呼吸困難及暈厥病史。考慮手術患兒擬取右側俯臥位,體檢時讓患兒取右側臥位,測定右側無創血壓,收縮壓由120 mmHg 下降至90 mmHg。平臥位心髒超聲檢查結果示,心髒結構與心髒收縮及舒張功能檢測值均正常。入手術室後,監測無創血壓為105 mmHg/65 mmHg,血氧飽和度為95%,心率為99 次/min。考慮患兒改變體位,特別是給予肌鬆劑後,腫塊可能對心髒或者大血管有所壓迫,因此在麻醉誘導時選用七氟烷吸入,保留患兒自主呼吸,同時靜脈給予甲潑尼龍20 mg,咪達唑侖0.75 mg,芬太尼30 μg,丙泊酚2 mg/kg後行氣管插管,采取右側橈動脈穿刺置管測壓及右側頸內靜脈置管。
當患兒從平臥位轉為右側俯臥位時,發現收縮壓從100 mmHg下降至80 mmHg,嚐試給予琥珀膽堿10 mg,觀察5 min,血壓無進一步下降後,給予維庫溴銨2 mg 維持機械通氣。在手術分離瘤體時,監測發現收縮壓驟升至170 ~200 mmHg,血壓最高達220 mmHg/150 mmHg,心率增至140~160 次/min。立即停止手術操作,加深麻醉,靜脈泵注硝普鈉0.5 μg/(kg·min)控製血壓,根據中心靜脈壓進行緩慢擴容,同時間斷靜脈推注尼卡地平0.1 mg,3 min 後,血壓降至100 mmHg/70 mmHg,心率為120 ~130 次/min。手術繼續,待切除腫瘤後給予去甲腎上腺素0.02~0.08 μg/(kg·min)持續靜脈泵注,維持收縮壓為80~100 mmHg,術畢停用去甲腎上腺素,患兒收縮壓可維持於90 mmHg左右,中心靜脈壓維持於9 mmHg。
手術曆時7 h,術中補液量為1 200 mL,其中補充羥乙基澱粉130/0.4 氯化鈉注射液為400 ml,尿量為150 ml。術後切除腫瘤組織的病理學檢查結果提示為神經節細胞神經瘤(ganglioneuroma)。該患兒術後帶管轉入兒童重症監護室,當天晚上8:40蘇醒,次日晨8:20 拔除氣管導管時,患兒收縮壓為90~105 mmHg,未使用血管活性藥物。5 d 後轉回病房繼續抗感染治療。術後第10天痊愈出院。
討論
縱隔占位手術麻醉前,應對患者進行準確詳細評估,了解腫瘤大小,是否壓迫氣管、支氣管、心髒及大血管,有無強迫體位等。若縱隔占位病變存在對心髒大血管壓迫嚴重或患者存在上腔靜脈綜合征時,應在麻醉誘導前準備體外循環。由於腫瘤可能壓迫氣管,導致患者在麻醉誘導、拔管或改變體位時發生呼吸道梗阻。文獻報道,縱隔腫瘤患者全身麻醉下的呼吸道相關並發症發生率為7%~18%,Garey等回顧性研究結果顯示,約62%縱隔腫瘤患兒存在呼吸道受壓影像學證據,其中12%患兒的氣管橫截麵積<50%,這可能給麻醉插管帶來困難。麻醉誘導時使用肌鬆劑,可能使縱隔腫瘤對呼吸道、心髒及大血管壓迫更加明顯,增加麻醉風險。因此,對於有嚴重呼吸道受壓梗阻患兒,建議保留自主呼吸進行插管。
該例患兒反複幹咳,聽診左側呼吸音很弱,廣泛肺野可聞及幹鳴音,之前經內科藥物治療,但效果不明顯,因此隻能采取手術治療方案。雖然患兒並無強迫體位,但術前查體變換體位後,患兒血壓有較明顯變化,鑒於此,為預防呼吸道梗阻及心髒與大血管壓迫引起循環障礙,故采用吸入麻醉誘導後,保留自主呼吸進行插管,改變體位後進一步觀察患兒呼吸情況,在確保通氣良好情況下,再給予維庫溴銨維持機械通氣。
縱隔巨大占位給麻醉帶來嚴峻挑戰,對患者進行術前評估尤為重要。麻醉醫師需根據患者的臨床表現及安全程度進行判斷。本例患兒的術前胸部增強CT 檢查結果示腫塊對心髒後壁(左心室)有所擠壓和推擠,在變動體位(右側俯臥位)後,擠壓有可能加重。此外,CT檢查是靜態觀察,並不能完全顯示腫塊壓迫對血流動力學的影響。結合心髒超聲檢查結果,可動態觀察患兒體位變化及自主呼吸時,縱隔腫瘤對循環或呼吸道的影響。
鑒於本例患兒術前存在血壓高表現,CT 檢查結果示腫塊下部位於左側腹膜後腎上腺區,術前即考慮該腫瘤為異位嗜鉻細胞瘤或有內分泌功能腫瘤可能。術中患兒血壓突然升高,在排除手術操作刺激、麻醉過淺、錯誤給藥、動脈傳感器誤差及患兒本身特殊問題可能後,立即采用硝普鈉和尼卡地平降壓,且在中心靜脈壓監測下進行緩慢擴容,合理調整血管活性藥物的使用,嚴密觀察循環動力學變化,最終取得良好效果。
此外,對部分該病患者,盡管術前血兒茶酚胺檢測結果提示去甲腎上腺素、腎上腺素正常,然而仍有可能腫瘤分泌的是多巴胺而非常見的去甲腎上腺素,或是由於采血時腫瘤並未分泌兒茶酚胺所致。因此,手術時對該病患者仍然應做好兒茶酚胺類激素大量釋放導致血壓驟升的處理準備。
對於此類患者的麻醉誘導,對於任何安全級別不確定者,均應保留自主呼吸,慎用肌鬆劑。同時應注意患者體位對血流動力學的影響,對於危重患者手術時,外科醫師必須在場,做好緊急開胸準備。同時,關注腫瘤性質及功能,後縱隔占位可能係神經節來源,部分具有內分泌功能,可分泌兒茶酚胺。對於術前合並高血壓、心動過速等症狀患者應高度警惕,完善相關影像學及實驗室檢查,及時采取有效措施處理相關病理生理變化,維持圍術期循環穩定。
(作者:滕翼,杜彬,李羽.中華婦幼臨床醫學雜誌:電子版,2015,11(3):419-420.)