內異症概述
內異症是指子宮內膜細胞出現在宮腔外而形成的一種女性常見婦科慢性疾病。子宮內膜細胞本該生長在子宮腔內,但由於子宮腔通過輸卵管與盆腔相通,因此使得內膜細胞月經期時可經由輸卵管進入盆腔異位生長。內異症是生育年齡婦女的多發病、常見病。內異症病變廣泛、形態多樣、極具侵襲性和複發性,具有性激素依賴的特點。
內異症在育齡婦女中的發病率約為15%,50%以上的內異症患者有明顯的痛經,30%合並不孕,內異症雖為良性病變,但具有類似惡性腫瘤的局部種植、浸潤生長及遠處轉移能力。 內異症對女性的危害很大,給女性的生活和工作都會帶來一定的影響,且很難達到根治的目的,複發率很高。
內異症的發病機製及複發因素
以Sampson經血逆流種植為主導理論,逆流至盆腔的子宮內膜需經黏附、侵襲、血管性形成等過程得以種植、生長、發生病變,在位內膜的特質起決定作用,即“在位內膜決定論”(郎景和院士提出)。因70%-90%的婦女均存在經血逆流,且無法控製,故極易導致內異症的複發。
複發內異症的高危因素有:1.年輕;2.既往有內異症治療史(藥物或手術史);3.左側或雙側巧克力囊腫;4.大巧克力囊腫;5.R-AFS分期重;6.深部結節型 內異症(DIE)(後穹隆有痛性結節);7.保守性手術;8.術後未用藥物鞏固治療(國內報道更多);9.術後應用枸櫞酸氯來芬促排卵治療;10.合並子宮冼腺肌病;11.開腹手術;12.多發囊腫。
複發內異症治療必須考慮複發因素
因內異症的複發率較高,所以對內異症的初次和複發的治療就顯得尤為重要。內異症複發指手術和(或)藥物治療症狀緩解後,臨床症狀再次出,且恢複至治療前水平或加重或者再次出現子宮內膜異位囊腫。內異症複發應考慮原因,與初次發病有何不同,針對不同的症狀,采取藥物或手術治療。
一.治療原則
基本遵循初治的原則,但應個體化。
1.複發痛經的治療:手術治療後複發,首選用藥物治療,仍無效,應考慮手術。如年齡較大、無生育要求且症狀重者,可考慮行子宮切除或子宮及雙側附件切除術。多選用的藥物有非甾體抗炎藥(NSAIDS)和性激素類藥物。
一線用藥方案:口服避孕藥,觀察3個月,若有效,可繼續使用;
二線用藥方案:GnRH-a、孕激素、雌激素衍生物以及其他中醫中藥。
2.複發巧克力囊腫的治療:可進行手術或超聲引導下穿刺治療。
同初發患者,若囊腫小,無症狀,可暫時觀察;若囊腫直徑≥5cm,應選擇超聲引導下穿刺硬化治療或行腹腔鏡手術;對年輕有生育要求的複發患者,再次手術雖然是有效的治療方法,但是,手術會進一步增加對卵巢的損傷,約20%患者需第三次手術;對無生育要求,盆腔粘連廣泛,年齡在45以上者,疼痛症狀嚴重者,可行根治術。
3.子宮內膜異位囊腫的治療:年輕需要保留生育功能者,可進行手術或超聲引導下穿刺術,術後藥物治療或輔助生殖技術治療;年齡較大或者影像學檢查提示囊內有實性部分或有明顯血流不除外惡性者,以手術為宜。
4.合並不孕的治療:如合並子宮內膜異位囊腫,首選超聲引導下穿刺術,予GnRH-a3~6個月後進行IVF-ET;反複手術可能進一步降低卵巢儲備功能,有卵巢功能早衰的風險;複發者IVF-ET的妊娠率是再次手術後妊娠率的2倍(分別為40%、20%)。
二.預防複發從幾個方麵入手
如何預防內異症複發,需注意:
1.手術要徹底:(1)剝淨巧克力囊腫;(2)切除DIE病灶;
2.術後藥物治療:延緩複發,GnRH-a使用6個月的效果大於3個月;配合“反向添加治療”GnRH-a可以較安全地延長至3-5年甚至更長時間。GnRH-a是目前公認的治療成人內異症最有效的藥物,也可用於16歲以上的青少年患者。但由於可引起骨質丟失,對於尚未達到骨密度峰值的青少年患者,應用此藥對骨質的沉積有一定的影響,因此建議,對年齡﹤16歲的青少年內異症患者,選用連續或周期性口服避孕藥作為藥物治療的一線方案;
3.有生育要求的,應盡早妊娠。
DIE為複發重要原因之一
深部浸潤型內異症(DIE)是導致內異症持續疼痛和複發的重要原因之一。越來越多的證據表明內異症患者的深部性交痛和直腸部位疼痛症狀與DIE有密切相關。因此切除DIE病灶可顯著改善疼痛症狀。
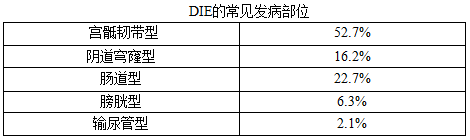
一.手術前充分準備
1.充分的術前準備及評估。
2.充分的理解、認知和知情同意手術的風險、手術損傷特別是泌尿係統以及腸道損傷的可能性。
3.對DIE患者,應做好充分的腸道準備。
4.陰道直腸隔內異症患者,術前應行影像學檢查,必要時行腸鏡檢查及活檢以除外腸道本身的病變。有明顯宮旁深部浸潤病灶者,術前要常規檢查輸尿管、腎是否有積水,如果有輸尿管腎盂積水,要明確積水的部位及程度以及腎功能情況。
二.DIE的腹腔鏡手術
1.手術步驟:遊離病灶周圍髒器,遊離直腸,暴露輸尿管,切開後穹隆,切除病灶;
2.常規核查:病灶是否切淨,髒器有無損傷(直腸指診,充氣,灌水,輸尿管檢查)。
三.輸尿管內異症臨床表現不特異
輸尿管內異症是一種特殊類型的DIE。輸尿管DIE較為少見,指內異症導致輸尿管擴張及腎積水。臨床特點包括:①發病隱匿,臨床表現不特異;②症狀與病變程度不平行,早期診斷很困難。
對於輸尿管EM的診斷,首先要提高警惕性,患者往往有EM的症狀和體征。若子宮骶骨韌帶處、側後陷凹和直腸陰道隔有大的異位病灶(比如>3cm)時要考慮有輸尿管EM的可能,應做腎髒超聲檢查或做盆腔MIR,靜脈腎盂造影(IVP)可確診腎積水和輸尿管狹窄。
四.腸道管內異症治療存爭議
對腸道內異症的處理有較大爭議,多數學者的意見為:內異症罕見穿透直結腸粘膜,大多數情況下,病變即使侵犯直腸及直腸陰道隔,也不一定需做腸切除術。如果病變侵犯腸粘膜引起出血,疼痛或梗阻症狀則行腸管切除和吻合術。症狀不明顯則僅行病灶部位切除,像刮胡子似的切除病灶,盡量不損傷腸管。然而,一些學者認為:病變侵犯腸黏膜引起出血、疼痛或梗阻症狀則行腸管切除術。
警惕內異症惡變
內異症的惡變率約為1%~4%,主要惡變部位在卵巢,稱為內異症相關的卵巢惡性腫瘤(EAOC),其他部位如陰道直腸隔、腹壁或會陰切口內異症惡變較少。目前的研究表明,內異症增加卵巢上皮性癌(卵巢癌)如子宮內膜樣癌和透明細胞癌的風險,但不增加卵巢高級別漿液性癌及黏液性癌的風險。
下列情況警惕惡變
1.囊腫過大,直徑>10cm或有明顯增大趨勢;
2.絕經後發病;
3.疼痛節律改變,痛經進展或呈持續性;
4.影像檢查有實性或乳頭狀結構,或病灶血流豐富;
5.血清CA125顯著升高。
小結
內異症應該看作是一種慢性病,術後容易複發,患者需長期管理;要重視內異症的伴隨頑疾;要重視內異症複發的預防。