摘要
目的
探討腹主動脈球囊阻斷法預防凶險性前置胎盤合並胎盤植入剖宮產術中出血的手術技巧及效果。
方法
2013年5月1日至2014年6月30日,在鄭州大學第一附屬醫院就診的凶險性前置胎盤合並胎盤植入的孕婦中,共41例采用腹主動脈球囊阻斷法預防剖宮產術中出血。所有患者術前均行彩色多普勒超聲及MRI證實。在數字減影手術室,剖宮產術前由介入科醫生行右側股動脈穿刺及腹主動脈球囊導管預置術。胎兒娩出的同時,立即向球囊內注入生理鹽水10 ml,使球囊充盈阻斷腹主動脈。依據胎盤植入麵積大小、深度及是否植入或穿透膀胱後壁,相應行胎盤剝離、局部子宮壁切除或部分膀胱切除並修補術。手術同時逐步分次抽出球囊內的生理鹽水,直至球囊全部放空。分析孕婦的胎盤植入情況、術中出血量、輸血量、術中和術後並發症情況,以及胎兒射線暴露時間和劑量、新生兒Apgar評分。
結果
41例胎盤植入病例中,5例部分肌層植入,36例穿透肌層植入(其中28例植入膀胱後壁,8例穿透膀胱後壁)。平均手術時間(68.5±15.3)min。平均術中出血量(1 058±960)ml。8例(19.5%,8/41)予輸血治療,平均輸血量(600±400)ml。41例平均住院天數(8.2±2.3)d,無一例子宮切除,胎兒射線暴露平均時間為(8.1±3.6)s,平均劑量為(5.2±2.9)mGy。新生兒Apgar評分,1 min為(8.7±0.5)分,5 min為(9.5±0.3)分。隨訪至2014年10月31日,6例失訪,6例尚在產褥期,18例處於哺乳期,11例月經複潮。
結論
對凶險性前置胎盤合並胎盤植入患者在剖宮產術前行腹主動脈球囊導管預置術,剖宮產術中暫時阻斷腹主動脈,可有效減少術中出血,降低子宮切除的風險。
凶險性前置胎盤合並胎盤植入的孕婦在剖宮產時常發生大出血,為挽救生命,常需行子宮切除,導致永久喪失生育能力。因此,如何減少剖宮產術中出血,是改善孕產婦預後的關鍵。采用介入輔助下腹主動脈球囊阻斷法控製盆腔骨折術中出血的療效滿意,應用較為廣泛[1]。近年來,國外學者嚐試將這一方法應用於剖宮產術中,大大減少了術中、術後出血量[2]。但目前國內相關報道較少。本研究對介入輔助下腹主動脈球囊阻斷法預防凶險性前置胎盤合並胎盤植入剖宮產術中出血的臨床資料進行分析,探討該方法的手術技巧及效果。
資料與方法
一、研究對象
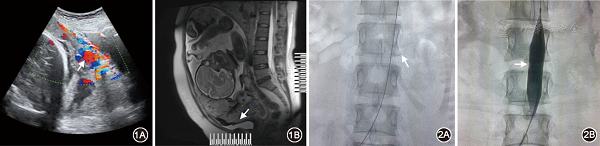
2013年5月1日至2014年6月30日,在鄭州大學第一附屬醫院就診的前置胎盤合並胎盤植入的孕婦中,共41例采用腹主動脈球囊阻斷法預防剖宮產術中出血。所有患者術前均由本院經驗豐富的產科超聲醫生行彩色多普勒超聲檢查,提示為前置胎盤合並胎盤大麵積穿透子宮壁(圖1A),並行MRI證實(圖1B)。術前充分交代病情並簽署知情同意書。
圖
前置胎盤合並胎盤植入妊娠36+2周孕婦的產前影像學檢查 1A:彩色多普勒超聲圖像:胎盤穿透性植入子宮前壁(箭頭);1B:MRI圖像:胎盤植入膀胱(箭頭)
腹主動脈球囊導管放置術 2A:剖宮產術前:球囊導管(箭頭)預先放置於腹主動脈;2B:剖宮產術中:胎兒娩出的同時,使球囊充盈(箭頭)阻斷腹主動脈血供
二、研究方法
1.手術方法
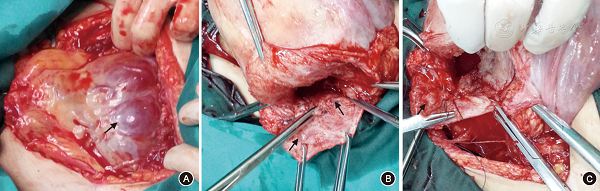
在數字減影手術室進行手術。(1)剖宮產術前:由介入科醫生行右側股動脈穿刺及球囊導管預置術,插入5 F導管至腎動脈以下的腹主動脈,證實球囊位置良好(圖2A),再行剖宮產術。(2)剖宮產術中:胎兒娩出的同時,介入科醫生立即向球囊內注入生理鹽水10 ml,使球囊充盈阻斷腹主動脈(圖2B),產科醫生依據胎盤植入麵積的大小及深度,行胎盤剝離術。如果胎盤大麵積穿透子宮壁(圖3A),使整個子宮前壁下段肌層菲薄,無法剝離,則直接把胎盤連同部分子宮壁一並切除,並行子宮成形術,將位置較低的子宮切口下緣(接近宮頸內口)提起,與子宮切口上緣對合縫合,恢複子宮的完整性(圖3B)。如果胎盤植入膀胱後壁淺肌層,盡量把胎盤從膀胱壁剝除,附著在膀胱後壁上的破碎胎盤組織用環鉗紗布輕輕擦拭,注意避免損傷膀胱壁,胎盤剝離麵采用可吸收線"8"字縫合止血(圖3C)。如果胎盤穿透膀胱後壁,則由泌尿外科醫生行部分膀胱切除並修補術。由於腹主動脈被暫時性阻斷,術中出血不多,視野清晰。手術同時逐步分次抽出球囊內的生理鹽水直至球囊全部放空,觀察胎盤剝離麵無活動性出血,然後縫合子宮切口。盆腔內放置1根引流管,觀察有無活動性出血。(3)剖宮產術後:介入科醫生再次行盆腔血管造影,個別仍有少量活動性出血者,加用子宮動脈栓塞。術畢拔除球囊導管。對術中出血較多的病例,及時給予補液、輸血、血漿和冷沉澱等處理。
圖
前置胎盤合並胎盤植入的剖宮產術中所見 A:胎盤穿透性植入子宮前壁(箭頭);B:子宮成形術:子宮前壁下段局部切除後,對合切口上下切緣恢複子宮形態,左側箭頭所指為膀胱後壁,右側箭頭所指為修剪後的子宮前壁切口下緣;C:縫合胎盤剝離麵:胎盤從膀胱後壁剝離後,縫合膀胱後壁,箭頭指剝離麵
2.術後處理
生命體征穩定後,在產科監護病房嚴密監護。術後24~48 h拔出盆腔引流管。按摩雙下肢,術後24 h後給予低分子肝素預防下肢血栓形成。
三、分析指標
分析41例孕婦的胎盤植入情況、術中出血量、輸血量、術中和術後並發症情況,以及胎兒射線暴露時間和劑量、新生兒Apgar評分。采用容積法和稱重法評估出血量。根據數字減影血管造影機上顯示的透視時間和皮膚X射線吸收劑量,記錄胎兒所接收X射線輻射的時間和劑量。
四、隨訪
所有患者出院後采用電話及門診隨訪。隨訪內容包括月經恢複情況及盆腔超聲檢查。
五、統計學分析![]()
采用描述性方法。正態分布的計量資料用±s表示。計數資料用頻數和率表示。
結果
一、一般情況
41例孕婦年齡23~42歲,平均(28.7±4.3)歲。孕周33+3~38+5周,平均(34.6±3.8)周。孕次2~8次,產次2~4次。
二、術中及術後情況
41例胎盤植入病例中,5例為部分肌層植入,36例為穿透肌層植入(其中28例植入膀胱後壁,8例穿透膀胱後壁)。8例(19.5%,8/41)予輸血治療,平均輸血量(600±400)ml(200~1 200 ml)。41例平均手術時間(68.5±15.3)min,平均術中出血量為(1 058±960)ml(300~2 200 ml),產後24 h平均出血量為(245±73 ml)(130~320 ml),平均住院天數為(8.2±2.3)d,無一例轉入重症監護病房,無一例子宮切除,41例全部康複出院。
三、胎兒及新生兒情況
胎兒射線暴露時間為(8.1±3.6)s,劑量為(5.2±2.9)mGy。新生兒Apgar評分,1 min為(8.7±0.5)分,5 min為(9.5±0.3)分。
四、術後隨訪
截至2014年10月31日,41例中6例失訪,6例尚在產褥期。對其餘29例進行隨訪,其中11例月經複潮,月經量和月經周期與妊娠前比較,沒有明顯變化;18例處於哺乳期,月經未複潮。29例陰道超聲檢查,1例提示瘢痕部5 mm×3 mm小憩室,其餘28例子宮附件均正常。
討論
近年來,剖宮產率呈增高趨勢,在中國約一半孕婦的分娩方式為剖宮產[3]。隨著剖宮產率的升高,胎盤植入的發生率也隨之升高[4]。凶險性前置胎盤合並胎盤植入的病例中,約90%術中出血量超過3 000 ml,10%超過10 000 ml[5]。部分凶險性前置胎盤合並胎盤植入的病例需切除子宮,或因大出血導致多髒器功能損傷等嚴重並發症,給患者的身心均造成傷害。有效減少出血量,是治療凶險性前置胎盤合並胎盤植入的根本目的。Machado[6]報道,胎盤植入已經取代子宮收縮乏力,成為急診子宮切除的首要原因。子宮切除術雖然減少了術中出血量及其相關並發症,但患者卻喪失了生育能力,且由於子宮切除,來自子宮的血供缺失,對卵巢的內分泌功能也造成一定影響。因此,選擇合適的手術方式及圍手術期處理,以減少胎盤植入病例的出血量並降低子宮切除率,已成為近年產科研究的熱點問題。
目前,介入醫學在產後出血止血上的應用逐漸成熟。近年來常采用子宮動脈栓塞或髂內動脈球囊阻斷來控製凶險性前置胎盤合並胎盤植入的術中、術後大出血。Bouvier等[7]報道,剖宮產術中胎兒娩出後立即栓塞子宮動脈,可有效減少出血量,並降低子宮切除的風險。蔣豔敏等[8]回顧性分析顯示,與28例常規剖宮產手術的凶險性前置胎盤伴胎盤植入患者比較,12例剖宮術前采用雙髂內動脈球囊阻斷的患者,其術中出血量、輸血量及相關並發症均減少。
與子宮動脈栓塞或髂內動脈球囊阻斷相比,腹主動脈球囊阻斷有獨特優勢。首先,子宮動脈或髂內動脈預置管因超選擇插管,且需行雙側操作,無論是術前雙側預置管,還是術中阻斷一側後再阻斷另一側,操作時間均較長;而腹主動脈球囊阻斷操作相對簡單,簡化了胎兒取出前介入操作步驟,所使用透視時間短,胎兒暴露X射線劑量小。其次,由於部分子宮存在髂外動脈參與的異位供血[9],單純阻斷雙側髂內動脈不能有效控製出血,而腹主動脈球囊阻斷基本上阻斷了絕大部分盆腔血液供應,控製出血效果優於髂內動脈球囊阻斷。再次,由於子宮動脈栓塞阻斷了卵巢的部分血供,有可能影響卵巢功能,甚至導致閉經[10]。
目前,國內關於腹主動脈球囊阻斷法預防凶險性前置胎盤合並胎盤植入剖宮產術中出血的報道較少,且基本做法是孕婦先在介入科手術室放置球囊導管,然後再運送到產科手術室行剖宮產術。本研究中41例手術均在數字減影手術室一次完成,避免了搬動患者,增加了安全性,且術中可根據出血情況調整球囊充盈的大小。球囊放置於腎動脈以下的腹主動脈內,可避免造成腎髒缺血。術中胎兒娩出後,由於腹主動脈被暫時性阻斷,出血不多,視野清晰,手術得以有序進行,避免了傳統手術大量出血致視野不清而造成膀胱等周圍組織損傷。對於胎盤大麵積穿透子宮前壁下段的病例,把胎盤連同部分子宮壁一並切除,並行子宮成形術,既保留了子宮,也清除了胎盤,避免了將胎盤原位保留可能導致的大出血、感染等嚴重並發症。
國際輻射防護委員會認為,胎兒暴露於X射線的劑量小於100 mGy時,不會造成任何發育功能障礙[11]。Thabet等[12]報道,孕婦暴露放射劑量小於150 mGy時,不會對胎兒導致不良影響。本研究中41例平均X射線暴露時間為(8.1±3.6)s,劑量為(5.2±2.9)mGy,明顯低於上述數值,因此,對孕婦及胎兒是安全的。結合本研究經驗及國內外文獻,降低X射線對胎兒影響的方法有:(1)提高血管介入操作技術的熟練程度,采用腹主動脈內球囊阻斷法等技術,縮短透視操作時間。(2)在路圖下操作可縮短手術時間,盡量避免造影采集。如需要造影采集圖像,可把采集頻率設置為1幀/s[13]。(3)縮小透視視野及增加X射線球管與患者間的距離。
綜上所述,凶險性前置胎盤合並胎盤植入剖宮產術前行腹主動脈球囊導管預置術,剖宮產術暫時阻斷腹主動脈,可有效減少術中出血,降低子宮切除的風險。
參考文獻(略)