作者:Bret S. Stetka, MD; Andrew N. Wilner, MD
第一部分:[圖文]疼痛,大腦和更多用途——關於神經刺激(二)
神經刺激:發展曆程
神經刺激——治療性激活或調節的神經係統的一部分——在外科與內科治療之間占有獨特的一席之地。與外科手術相似,神經刺激以特異的解剖學定位點為靶點。但是,與外科手術不同的是,神經刺激可調節且可逆,同時刺激裝置在必要時可以被關閉。神經刺激同樣可以回避藥物治療帶來的全身不良影響,當然它也有自己的一定副作用。
神經刺激的發展史:令人震驚的開端
神經刺激療法的開端可以追溯到古埃及時代,一些雕刻作品表明古代埃及人可能使用電魚來治療疾病。電刺激疼痛最早在公元46年由羅馬的醫生和藥物學家Scribonius Largus描述,他稱電鰩魚的射線衝擊可以用於緩解頭痛和痛風。多年來,倒黴的電魚也被用來治療抑鬱症、癲癇和痔瘡。(如果沒有效果的話,這種治療方法保證讓人終身難忘!)
早期的失誤
本傑明·富蘭克林是第一個使用神經刺激的美國人。富蘭克林學習了意大利解剖學家Leopoldo Caldani的工作成果——萊頓瓶中的電脈衝可以引起青蛙腿的抽動。懷著嚐試這一陌生新力量的渴望,富蘭克林開始了他自己的實驗。不幸的是,他使用的高電壓讓他的父母不得不經受額外的損傷、疼痛和燒傷。富蘭克林在巴黎法蘭西學院報告了他的失敗結果之後,美國的神經刺激熱也消退了。

科學再次紮根
由Luigi Galvani和Alessandro Volta進行的“動物電”研究再次點燃了人們在神經刺激治療疼痛方麵的興趣。1804年,Galvani的侄子,物理學教授Giovanni Aldini,對最近斬首的囚犯的大腦進行電刺激,並親眼目睹了囚犯臉上扭曲的表情。1872年,David Ferrier通過確定猴子大腦皮層運動區進一步發展了定位研究,接著在1874年,美國醫生Robert Bartholow首次報告了對清醒狀態人類大腦的電刺激。在上世紀50年代初,Penfield和Jasper發表了第一份準確全麵的人腦皮質功能分布地圖。法拉第在1832年發現變化的磁場會產生電流,這為後來經顱磁刺激(transcranial magnetic stimulation,TMS)提供了科學依據,為其發展奠定了基礎,現在已被廣泛應用。現代TMS研究於1985年由Anthony Baker在英國謝菲爾德發起。

腦刺激:早期的發展
1938年,Bailey和Bremer在貓的皮層觀察到迷走神經刺激的作用。同一年,Ugo Cerletti首先使用腦電擊療法治療嚴重精神病,引起全身癲癇發作。1947年立體定位框架的發展通過更精確的電極放置促進了深部腦刺激的科學性和安全性。神經生理學地圖集最終的建設進一步完善了腦深部核的定位。截止到1956年,“精神外科手術”的應用超過6萬例,這一弊端推動了無創治療,如神經刺激的發展。
理論追趕實踐
Melzach和Wall在1965年提出的疼痛“門控理論”通過神經刺激為緩解疼痛構建了一個合理的框架。為了治療心髒手術後心髒傳導阻滯,體外心髒起搏器發明後,1960年和他的同事製造了第一個完全植入型心髒起搏器。1967年,神經外科醫生C. Norman Shealy首先植入了脊髓後索電刺激。這個原型成為現在無處不在的皮神經電刺激單元的基礎,在1974年成為專利。1976年,美敦力公司(明尼阿波利斯,明尼蘇達州)建立了神經部門,重點為深部腦刺激治療慢性疼痛。作為將神經刺激用作醫療的一個例子,美敦力公司現在的業務遍及160個國家,每年在研發上花費20億美元,並為超過5萬名患者提供產品。

20世紀80年代以降
到了20世紀80年代,藥物治療癲癇和精神疾病的效果已經十分可觀。但是,由於副作用的限製,治療的缺口至今仍然存在。雖然癲癇手術有一定療效,手術失敗的例子仍然屢見不鮮。大量藥物難治性癲癇患者正在尋找藥物的替代品,在1988年,J. Kiffin Penry首先在患者體內植入迷走神經刺激器。慢性疼痛對全球超過10億人造成影響,是醫療需求未達到滿足的一個主要領域。多種神經刺激類型開始用於慢性疼痛,包括深部腦刺激、外周神經刺激、經顱直流電刺激、TMS和脊髓刺激。針對具體神經的刺激也用來控製疼痛或發揮其他神經調節作用,如舌下神經、枕大神經、翼齶神經、三叉神經及迷走神經。
神經刺激的局限性
1968年發現了左旋多巴用於治療帕金森病,1954年則發現了治療精神分裂症的氯丙嗪療法,這兩項發現明顯減少了侵入性及消融治療的需求。到了20世紀70年代,侵入性神經刺激的試驗結果可能被顯著安慰劑效應破壞這一事實也逐漸清晰。研究人員認為,深部腦刺激的未來試驗需要“積極”和“消極”植入電極的盲法觀察意見。神經刺激的不良生理活動是多種多樣的,可能包括多汗、呼吸頻率、潮紅、惡心、動眼神經症狀、心動過速等多種改變。手術並發症,如感染、疼痛和稀有的腦實質出血也可能會發生。關於認知表現的報道有下降和提高兩種,說法不一。有時還可能會出現引線斷開,並且電池也需要更換。
迷走神經刺激(Vagus Nerve Stimulation,VNS)
雖然之前已經嚐試使用神經刺激控製癲癇,如上世紀70年代的Cooper的試驗對小腦進行慢性刺激,1997年,美國食品和藥品監督管理局(FDA)首次批準了大型雙盲對照試驗。對於那些耐藥並且不適合癲癇手術的患者,迷走神經刺激(VNS)已經成為治療癲癇的一個重要選擇。2005年,FDA同樣批準了VNS用於抑鬱症的治療。VNS的不良反應可能包括胸痛咳嗽、呼吸困難、感覺異常、惡心、咽喉疼痛和語音改變。手術的並發症,如大量出血、感染和永久聲帶麻痹較為罕見。迄今為止,世界各地已有超過7萬名患者接受了VNS植入治療。
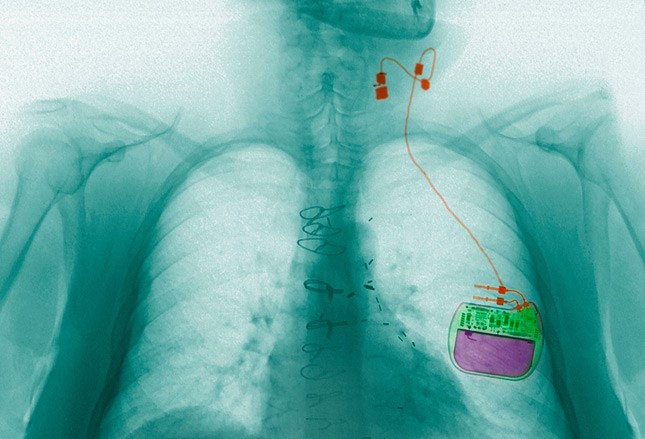
VNS:作用機理
迷走神經包含有髓鞘的A和B纖維,以及無髓鞘的C纖維。慢性迷走神經刺激似乎主要影響A纖維。傳入信號直奔腦幹並最終到達邊緣係統、網狀係統和兩個大腦半球的自主中心。潛在的活動機製,包括去同步的效果,改變了神經遞質和神經元代謝,並增加了Fos表達。神經影像學揭示了迷走神經刺激在小腦、大腦邊緣係統和丘腦引起的變化。除了其局部電化學作用,迷走神經刺激還可能誘導長期的神經調節作用。然而,VNS確切的抗驚厥和抗抑鬱機製尚不明確。
VNS:研究中的用途
除了FDA批準的適應症,美國神經病學學會循證指南更新推薦VNS“用於小兒癲癇、LGS(Lennox-Gastaut syndrome)相關性癲癇發作和癲癇成人患者心境改善(C級)”。由於VNS影響炎症因子的產生,慢性炎症成為另一個可能的靶點。VNS可調節腦和脊髓內多疼痛相關的結構,用於控製疼痛的研究也在進行。另外,因為迷走神經刺激觸發兒茶酚胺的釋放,在緩解哮喘發作方麵可能有一定作用。其他研究中的用途包括焦慮、渴望、卒中、耳鳴和創傷性腦損傷。最近無創VNS的發展可進一步加快其他應用的研究,它不需要進行電極放置手術或植入發生器。
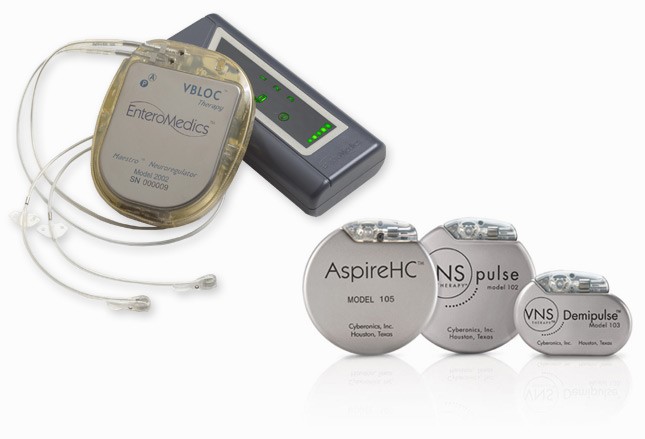
VNS:設備和用途
VNS治療癲癇和抑鬱症的一個設備由Cyberonics公司(休斯頓,德克薩斯州)製造。這些年來,原來冰球大小的脈衝發生器體積已大大縮小,用以提高患者的舒適度和為手術植入提供便利。2015年1月,美國FDA批準了另一個植入VNS設備,由EnteroMedics公司(聖保羅,明尼蘇達州)製造的vBloc Maestro 係統,作為饑餓抑製劑用來治療BMI為35~45kg/m2的難治性肥胖患者。它由植入胸腔的充電脈衝發生器,以及連接到位於胃食管交界處正上方迷走神經幹的兩個電極組成。這種“神經代謝療法”以低電壓、高頻率的脈衝間歇阻斷迷走神經。推測這種神經刺激可以發送腹脹或飽腹信號給大腦,從而勸阻患者攝入更多食物。目前為止有超過600名患者已被治愈。副作用包括噯氣、胸痛、胃灼熱、疼痛、吞咽困難和手術並發症。另一款新產品是gammaCore公司(巴斯金山脊,新澤西州)所提供的手持VNS設備,用於預防和急性治療偏頭痛、叢集性頭痛、偏頭痛持續狀態和藥物過度使用性頭痛。雖然已經在歐洲獲得批準,但手持VNS還沒有獲得FDA的批準。
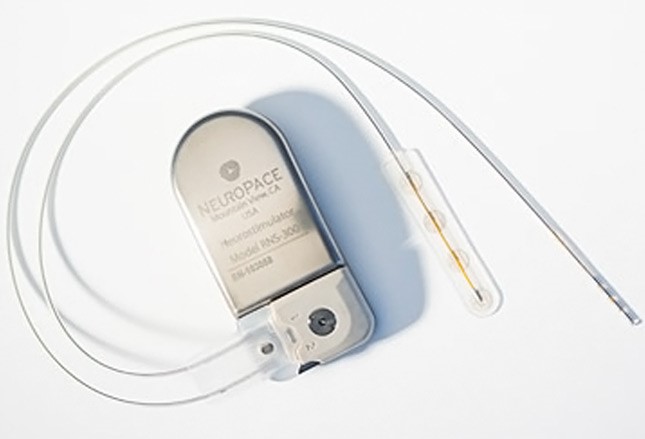
反應性皮層刺激
2013年,FDA批準了NeuroPace RNS係統(加州山景城)的RNS 神經刺激器用於治療難治性癲癇。該裝置由一個或兩個電極組成,對腦內癲癇發作區域進行立體定位並放置電極。電池組植入在頭皮下。RNS是一個閉環係統,首先探測一場的腦波,然後在患者出現癲癇的臨床症狀前用電刺激對此進行回應。在一項為期三個月的多中心雙盲隨機試驗中,191名患有難治性部分癲癇發作的患者被納入其中,開啟RNS係統的患者癲癇發作比起關閉係統的患者減少超過兩倍(38% vs 17%)。不同於其他抗癲癇藥物,隨著時間的推移癲癇的控製一直有改善,認知和情緒也不會受到不利影響。
(未完待續)
編譯自:Bret S. Stetka, Andrew N. Wilner. Pain, the Brain, and the Many Uses of Neurostimulation. Medscape. Oct 29, 2015.