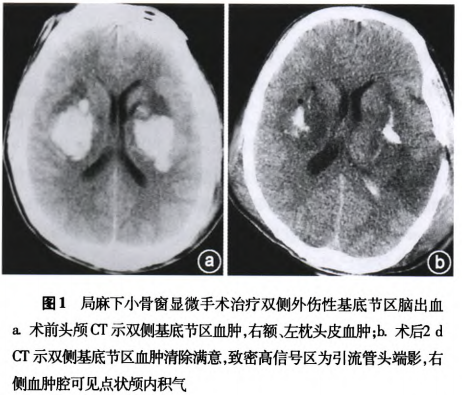
患者 男,32歲。因“頭部車禍外傷後昏迷5 h餘”入院。患者入院前5 h餘,騎摩托車時與麵包利鋤辨弼缺部受傷,當即昏迷,右額皮膚外傷性出血,左側外耳道出血,非噴射性嘔吐胃內容物。頭顱CT:雙衄基底節區及左側頂葉血腫,腦腫脹,腦水腫,蛛網膜下腔出血(圖1a)。既往無高血壓、頭痛、癲癇發作、服用抗凝藥物等病史。
查體:神誌昏迷,雙側瞳孔直徑約2 mm,對光反射消失,左側外耳道可見出血,左側顏麵部見多處皮膚裂傷,少許滲液,四肢刺痛過伸。當天急診在局麻顯微鏡下行雙側小骨窗血腫清除術,並氣管切開,術中清除部分血腫後置管於雙側血腫腔引流,術後每天每側以5 ml生理鹽水+2萬單位尿激酶注入血腫腔,夾管4 h後放開引流。常規脫水,抗炎,降溫,支持治療等。
術後2 d複查頭顱cT診斷意見:腦外傷術後表現,雙側基底節區及左側頂葉血腫,腦腫脹,腦水腫,蛛網膜下腔出血,腦室內積血,顱內少量積氣(圖1b)。術後1個月患者持續昏迷,體溫38~39℃,無嘔吐及抽搐。查體:GCS57分,雙側瞳孔直徑約2 mm,對光反射遲鈍。雙肺呼吸音粗,可聞及少許濕性囉音。腹軟,移動性濁音(-),四肢刺痛過伸。因經濟等原因,未行DSA或CTA檢查,術後40 d轉回當地治療。
討論
外傷性基底節區出血(TBGH)在臨床上較為少見,多見於青壯年,交通事故為首位致傷原因,致傷機製目前還不清楚,多數觀點認為在加/減速負荷的作用下,腦組織不同成分間移位產生剪切力,作用在基底節區域,使血管牽拉撕裂所致。受累的血管主要有脈絡叢前動脈的蒼白球支、大腦中動脈紋狀體支、豆紋動脈等。出血部位累及殼核者最為常見,占74.9%,雙側基底節出血者占9.6%。意識障礙、運動障礙、語言障礙是其較為常見的症狀。具有在外傷後急性期出現血腫量增多或遲發血腫的傾向,總體預後不佳,病死及重殘率高。伴有顱內壓升高的TBGH患者預後不良的占88%,而在正常顱內壓組預後不良者為50%。近來有報道,對30例TBGH患者行顱內壓監測,17例持續顱內壓升高者全部死亡,而13例顱內壓正常者僅2例死亡。多數TBGH病人接受常規保守治療。
本例患者在局麻下采用雙側小骨窗血腫清除,有效清除了血腫占位,創傷小;同時血腫腔內置管引流,進一步引流殘餘血腫,並防治後期的血腫量增多及遲發血腫,不失為一種可嚐試的治療手段。術中體會不應過分清除血腫,術後須重視高熱等並發症的處理,若能配合高壓氧等綜合治療措施,可能會有更好的預後改善。
(作者:李剛,湯華,陳少軍,等.中華神經外科雜誌,2014年8期:843)