丙肝的流行病學和治療進展
北京大學人民醫院魏來教授報告,全球約有1.8億人慢性感染丙肝病毒(HCV),其中,20%~30%發生肝硬化和肝衰竭,2%~5%發生肝細胞癌(HCC)。我國約有1000萬HCV感染者,相關HCC年死亡率23.5/10萬人。
對丙肝治療的研究不斷進展,基因1型慢性丙肝患者最初單用普通幹擾素(IFN)治療48周,持續病毒學應答(SVR)率僅為7%~11%,目前應用聚乙二醇幹擾素 α(Peg IFN α)加利巴韋林(RBV)聯合波賽潑維(BOC)三聯治療,初治和既往治療失敗患者SVR率分別提高至63%~66%和59%~66%,肝病相關死亡和HCC發生率顯著降低。
將HCV治療指南貫徹到臨床實踐
HCV基因型分布隨國家或地區而異,我國、韓國和日本等以1b型感染為主。
治療目標和治療終點各大指南推薦意見相似,如果取得SVR的治療終點,可顯著減少HCV引起的並發症和死亡。
治療指征指南提出根據患者肝髒疾病嚴重程度進行個體化考慮,對存在顯著肝纖維化者應予立即治療。APASL建議丙氨酸氨基轉移酶(ALT)正常者也應考慮治療,基因2/3型者無論疾病分期如何,都應考慮治療;歐洲肝髒研究學會(EASL)指南建議所有代償期患者都應考慮治療。
一線治療APASL和EASL指南均推薦Peg IFN α加RBV二聯治療為標準治療,美國肝病學會(AASLD)指南建議基因2/3型患者可應用二聯治療,基因1型的最佳治療為Peg IFN α加RBV聯合BOC或特拉潑維(TVR)三聯治療。
應答指導治療(RGT)AASLD指南建議基因2/3型患者可應用二聯治療24周;EASL和APASL指南則建議根據基線時病毒載量及治療期間病毒應答情況,基因1型和2/3型患者應用二聯治療的療程分別為24~72周和24~48周。
AASLD指南建議基因1型患者應采用三聯治療,存在肝硬化的初治患者療程統一為48周,治療後複發或部分應答的經治患者可應用RGT策略的三聯治療;APASL建議根據基線時病毒載量以及治療期間病毒應答情況,基因1型初治患者應用BOC三聯治療24或48周,經治患者治療48周。
目前麵臨的挑戰包括新療法對初治患者的療效;亞洲基因1型患者的標準治療;怎樣預測基因1型患者的治療失敗;哪些新方案可用於經治患者;縮短療程是否影響患者的組織學應答率或複發率等。
基因1型慢性丙肝患者應用二聯治療的優化
日本東京武藏野紅十字醫院泉並木教授報告,對5項大型臨床試驗的結果分析表明,4792例基因1型HCV患者應用標準劑量的Peg IFN α-2b(佩樂能)加RBV二聯治療48周,SVR率為39%~44%。
療效影響因素非基因1型、基線病毒水平較低、亞裔、IL-28B rs8099917 TT基因型、無纖維化、體重<85 kg、年齡<40歲、女性、治療前無胰島素抵抗及脂肪變等為應答良好的預測因素。
優化治療應用RGT策略,將遲發病毒應答、高病毒載量的基因1型初治患者Peg IFN α-2b加RBV二聯治療療程由48周延長至72周,SVR率可由46.2%提高至67.1%(圖1);優化RBV劑量,保證劑量>10.6 mg/kg;對患者定期隨訪,加強教育,預防和治療副作用,力爭將停藥率降至最低。

圖1 高病毒載量基因1型初治患者Peg IFN α-2b加RBV二聯治療療程由48周延長至72周,可顯著提高SVR率
直接抗病毒藥物臨床研究進展
泰國瑪希隆大學丹瓦迪(Tawasek Tanwandee)副教授報告了直接抗病毒藥物(DAA)的研究進展。
療效兩項3期臨床試驗分別納入初治和既往應用Peg IFN α加RBV二聯治療失敗的基因1型患者,聯合BOC的三聯治療使初治患者的SVR率由38%提高至60%以上,應用RGT策略將早期應答者的療程縮短至28周,SVR率仍維持高達96%;既往治療失敗患者的SVR率由21%提高至60%左右,如果治療8周和12周時HCV RNA檢測不出,SVR率高達89%以上。
如果患者為有利於治療應答的IL-28B rs12979860 CC基因型,應用RGT策略縮短療程,初治或既往治療失敗患者的SVR率仍維持在80%左右。即使患者已經發生進展期纖維化或為不利於治療應答的IL-28B基因型,仍可獲得較高的SVR率。另外,基因1b型患者的SVR率優於1a型。
安全性BOC三聯治療最常見的不良反應包括疲乏、貧血、惡心、頭痛和味覺障礙等,與二聯治療相似。DAA經由CYP3A4/5代謝,因此要注意DAA和其他用藥之間可能的相互作用。BOC三聯治療發生貧血時,可減量RBV或應用促紅細胞生成素。
慢性乙肝的流行現狀和治療選擇
台灣大學醫學院高嘉宏教授報告,全球有3~4億慢性HBV感染者,其中75%位於亞太地區,造成嚴重的衛生和經濟負擔。
患者的肝硬化、HCC和肝病相關死亡率與血清HBV DNA水平有關,有效抗病毒治療可減少疾病進展,目前的兩大治療策略是應用核苷(酸)類似物(NA)長期治療和應用IFN或有限療程Peg IFN α治療。應用IFN治療實現HBeAg清除,可顯著提高患者的生存率,減少肝髒並發症。
聚乙二醇幹擾素在慢性乙肝治療中的地位
首都醫科大學附屬北京友誼醫院賈繼東教授報告,慢性HBV感染的免疫清除期和再活動期需要積極抗病毒治療。
治療目標清除HBsAg是治療追求的終極目標,而獲得持續免疫控製是實現終極目標的關鍵步驟,即HBeAg陽性者達到HBeAg血清學轉換或HBeAg陰性者達到HBV DNA持續抑製(<2000 IU/ml),可降低患者的肝硬化和HCC發生率,提高生存率。
治療選擇應考慮患者年齡、疾病狀態和肝功能、應答的可能性(根據HBV DNA 、ALT水平、HBV基因型等預測)、持續應答的可能性/複發風險、療程、可能不良事件/並發症及患者個人意願等。應用有限療程的Peg IFN α治療,可獲得持續應答,達到HBeAg血清學轉換,HBV
DNA<2000 IU/ml,ALT複常,最終有望達到HBV DNA檢測不出,HBsAg清除;而應用NA長期治療往往隻能獲得維持應答,難以達到HBeAg血清學轉換,更難達到HBsAg清除。
有限療程Peg IFN α治療的優勢 與持續應用恩替卡韋相比,HBeAg陽性患者應用有限療程的Peg IFN α治療可獲得更高的HBeAg血清學轉換率。Peg IFN α-2b有限療程結束停藥後6個月,HBeAg血清學轉換率和HBsAg清除率分別為29%和7%;隨訪3年時,HBeAg應答者有81%維持HBeAg陰性,30%實現HBsAg轉陰(圖2);隨訪長達5年時,患者仍可維持HBeAg清除或血清學轉換。
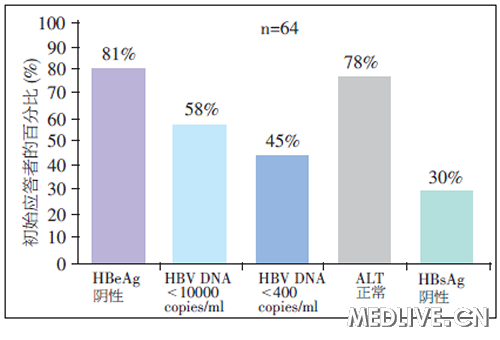
圖2 HBeAg 陽性慢性乙肝患者Peg IFN α-2b 治療 HBeAg應答者3年隨訪情況
有限療程的Peg IFN α治療更適合年輕患者、計劃妊娠的女性或不願接受終身治療的患者等,且節約醫療成本,更符合成本效益,因此,與NA長期治療相比,患者更容易堅持有限療程的Peg IFN α治療。
基線療效預測HBeAg陽性患者應用Peg IFN α治療發生HBeAg血清學轉換的基線預測因素包括:病毒載量較低、血清ALT較高、HBV基因型A和肝活檢顯示高活動度積分。如果HBeAg陽性患者為A基因型感染、ALT>2×正常值上限(ULN)或HBV DNA<109 copies/ml,或者為B或C基因型、ALT > 2×ULN且HBV DNA < 109 copies/ml,可首選Peg IFN α治療。另外,IL28B基因型也與發生HBeAg、HBsAg應答相關,AA基因型的療效優於AG/GG基因型。
HBeAg陰性患者應用Peg IFN α治療發生持續應答的基線預測因素包括:HBV DNA較低、ALT較高、年輕和女性。
應答指導治療(RGT) 慢性乙肝患者Peg IFN α治療過程中的HBsAg變化與治療應答相關,應用RGT策略有助於早期預測應答。
HBeAg陽性患者治療12周時HBsAg<1500 IU/ml者停藥6個月時,HBeAg血清學轉換率高達58%;HBeAg陰性患者治療期間HBV DNA和HBsAg降低顯著者停藥6個月時,應答(HBV DNA <104 copies/ml和ALT正常)率更高,治療期間,對於這些可能產生應答的患者,應鼓勵繼續堅持Peg IFN α治療。