膝關節內側副韌帶(MCL)損傷是臨床常見的運動損傷類型。由於MCL具有非常強的自愈能力,因此大多數患者通過保守治療即可達到理想的治療效果。但對於嚴重外翻暴力導致的MCL斷裂,膝關節往往還伴有後內側複合體結構(PMC)的損傷,因此膝關節除了外翻不穩定外,還伴有外旋不穩定。嚴重的外翻暴力還可能同時損傷前交叉韌帶(ACL),又進一步加劇了膝關節的外旋不穩定。膝外旋不穩常常會使運動者彎道變速控製能力下降從而影響其運動水平,隨著體育運動的普及,韌帶損傷機製及修複重建的研究已成為運動醫學領域的研究熱點。目前臨床上對PMC合並ACL的運動損傷,常通過修複或重建的方式以改善膝外翻不穩定和脛骨前向不穩定,然而對於二者合並傷引起的膝外旋不穩定,尚缺乏足夠的試驗研究及統一的臨床治療策略,本研究認為一期三角矢量重建MCL和解剖重建ACL,能夠有效恢複膝關節術後的穩定性。
扣鎖機製與膝關節穩定性的關係
從解剖結構來看,MCL位於膝關節內側後方,分為深層(dMCL)和淺層(sMCL),與後斜韌帶(POL)、後內側關節囊等共同構成了膝關節後內側複合體結構(PMC)。這一複雜結構和ACL一起通過“扣鎖機製”在限製膝關節過度運動和維持膝關節穩定中起到至關重要的作用。“扣鎖機製”的力學理論如下:當膝關節由伸直位到屈曲位活動時,脛骨隨著屈曲角度的增加出現外旋活動,當膝關節屈曲至90°~120°時脛骨旋轉活動範圍能達到最大45°;而當膝關節由屈曲到伸展的最後階段時,脛骨會向外轉動,使得ACL拉緊,固定膝關節,此過程稱之為膝關節的“扣鎖機製”。
由於構成膝關節的股骨髁與脛骨平台在解剖形狀上不吻合,“扣鎖機製”的產生與骨性穩定作用的相關性很小。然而膝關節在屈伸過程中經曆了滑動、滾動和旋轉等多平麵運動,卻始終能保持良好的穩定性,這與膝關節周圍結構,尤其是韌帶的完整性密不可分。但是當PMC和ACL合並損傷時,膝關節不僅喪失了前向及外翻穩定功能,疊加的外旋不穩定還破壞了膝關節的“扣鎖機製”從而加劇了膝關節的多平麵不穩定。
ACL臨床治療選擇
當前關於ACL損傷的治療,國內外學者意見比較統一,即通過手術重建以恢複膝關節的前向和外旋穩定性。ACL重建技術主要包括“等長重建”和“解剖重建”兩種。等長重建的理論基礎是術中選擇合適的“等長點”使膝關節在伸屈過程中移植物的長度始終保持不變,這既減少了早期活動引起的移植物在腱骨界麵微動,也避免了因移植物被永久拉長而引起的“蠕變”。該技術的股骨骨道位點選擇在比ACL前內側束(AM)股骨止點更高即“high AM”位置,其存在的問題,一是“等長位點”尋找困難,使得“等長重建”無法在真正意義上實現;二是重建的移植物不在ACL的解剖位置,因此無法恢複ACL的原位張力;三是該技術不能有效恢複膝關節外旋穩定性。
長期隨訪結果顯示等長重建術後有30%~40%的患者運動水平未能恢複到傷前水平。“解剖重建”認為:隻有在ACL實際解剖位置重建,才能最大限度地恢複膝關節的功能,因此被認為能夠解決“等長重建”所不能解決的外旋不穩定問題。早期學者采取增加骨道來達到類似解剖學上的ACL前內側束(AM)和後外側束(PL)功能,即“雙骨道重建技術”,雖然有明確的理論優勢,但雙束重建增加了手術難度及移植物撞擊的風險。長期隨訪結果顯示單、雙束技術在恢複外旋穩定性上無明顯臨床差異。Fu認為解剖重建是恢複ACL的原始長度、初始位置和膠原走形,且使重建韌帶的止點達到原止點麵積的60~80%。“解剖雙束”重建的目的是恢複ACL的兩個功能束而不是建立兩個骨道。
ACL單束解剖重建能夠控製外旋不穩定是因為將股骨骨道的位置由等長重建中的“High AM”降低到解剖止點(一般選擇AM-PL的脛骨和股骨中點,即Center-Center)。近期生物力學研究顯示,在單束解剖重建技術中要想增加外旋控製能力,隻能是降低股骨骨道位置使移植物更多占有PL區域(解剖止點中主要控製外旋功能的區域),與此同時,移植物占有AM區域(解剖止點中主要控製脛骨前向穩定的區域)的減少會使前向穩定功能減弱,而且解剖位置移植物的“不等長”容易使其在重建早期膝關節伸屈活動中被拉長而失效,進而影響膝關節的整體(前向和外旋)穩定性。綜上所述,“等長重建”已被證實不能將ACL外旋穩定功能恢複到理想狀態;“解剖重建”被認為能夠改善ACL損傷引起的外旋不穩定。
MCL臨床治療選擇
與ACL不同,學者對MCL損傷的治療一直存在較大的分歧。MCL周圍具有良好的血供,損傷後在其周圍有大量的肌成纖維細胞聚集,使得MCL能夠較快地愈合,因此有學者認為幾乎所有的MCL損傷均可通過保守治療達到與手術類似的結果;與此同時,亦有學者支持根據MCL的損傷嚴重程度,采取不同的治療方式。盡管文獻報道的分級方法及標準很多,但報道中對眾多分級標準均沒有有效性和可信性的描述。而對於MCL合並的其他韌帶損傷,95%為ACL,作者在臨床工作中結合Hughston分級(1994)和Fetto&Marshall分級(1978),同時考慮合並傷等因素,提出了一種新的分型方式:將MCL損傷分為單獨損傷和合並ACL損傷兩種類型。
對於MCL單獨損傷,均首先采取保守治療的策略;對MCL合並ACL損傷,HughstonI、II級MCL損傷首先采取保守治療MCL,二期手術治療ACL;對於HughstonIII級MCL損傷進一步參照Fetto&Mar⁃shall分級,對0度外翻試驗陰性者仍首先保守治療MCL,二期手術治療ACL;對HughstonIII級0度外翻試驗陽性者采取MCL和ACL同時手術治療的策略,這是因為此類患者的POL和內側關節囊亦同時受損,是實際上的PMC損傷。PMC損傷加之ACL斷裂常常使膝關節處於嚴重的外翻、外旋和前向不穩定狀態,有必要進行修複或重建手術治療以全麵提高膝關節的穩定性。
對於PMC損傷後的手術治療,恢複sMCL和POL的功能結構是保證膝關節外翻和外旋穩定的關鍵。Borden等提出雙束平行重建sMCL的方法以最大限度的恢複外翻穩定性,但未提及如何改善膝外旋不穩定。LaPrade研究發現sMCL與POL的股骨止點在解剖學上為雙止點結構。Liu H等根據sMCL和POL的解剖特征報道了脛骨前後貫通骨道,股骨雙骨道的重建方法,該技術盡管在解剖上模擬了sMCL和POL的功能,但在狹小的股骨內髁附近建立雙骨道容易造成骨道間骨壁過薄而塌陷。
Dong等報道了“三角矢量重建技術(TVR)”,該技術選擇脛骨平台前下方4.5 cm為脛骨骨道入口,平台後下方62.5px作為出口,股骨內側髁後上方作為股骨骨道入口,將移植物從脛骨骨道穿過並拉入股骨骨道固定,在形態上類似三角形狀;在功能上,前方力臂以模擬sMCL前束的功能,後方力臂模擬sMCL後束和POL的功能(圖1)。
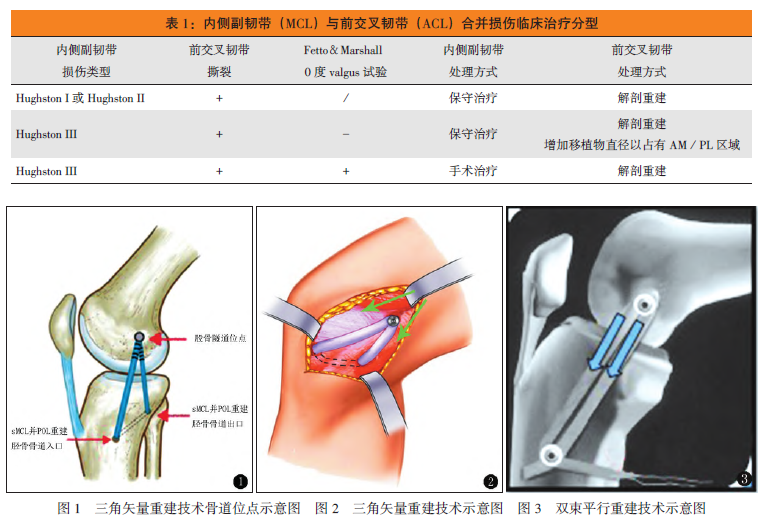
該技術相比Borden提出的雙束平行重建技術能改善膝外旋不穩定,其理論基礎是三角矢量重建的移植物提供的拮抗力可分解為拮抗外翻作用的縱向分力和拮抗外旋作用的水平分力(圖2、3)。該技術相比Liu H提出的雙股骨骨道技術,既避免了骨道間距過小而引起的塌陷,又增加了移植物直徑,同時可以達到與雙止點重建類似的生物學功能,其理論基礎是在膝關節伸直位時sMCL走形與中軸線相平行,POL與中軸線成25°夾角,二者在走形上的不平行使其在股骨側止點的延長線必定相交於一點,將該交點選做二者共同止點從理論上講可達到類似解剖重建的功能,因此稱之為內側副韌帶的類解剖重建術。
綜上所述,對於嚴重暴力造成的MCL-ACL合並損傷,如何有效地恢複膝關節穩定性,使患者達到傷前的運動水平始終是一個運動醫學領域亟待解決的難題。本研究認為解剖重建ACL,同時對MCL進行三角矢量重建,可以最大限度的恢複患膝的外旋穩定性,這一治療策略為廣大臨床工作者提供了一種新的治療思路。然而在實際工作中,臨床醫生往往僅關注ACL治療效果,即:是否恢複到傷前的穩定性;是否恢複到傷前的運動水平;同時期患側膝關節相較於健側膝關節是否發生了繼發性骨關節炎;而對於MCL的治療,並沒有得到足夠重視而選擇了非手術治療,使得患膝難以獲得良好的長期預後。
目前,三角矢量重建技術還存在韌帶力臂長短的選擇問題,如何通過改變力臂的長短以獲得最佳的矢量三角,使得術後膝關節更接近傷前穩定性是下一步研究的重點;同時,該技術對ACL解剖重建長期預後的影響,還有待於生物力學實驗的驗證。