2017年中國持續血糖監測臨床應用指南有哪些更新?
作為糖尿病治療的“五駕馬車”之一的血糖監測是糖尿病治療的基礎,在傳統血糖監測方法的基礎上,CGM技術是傳統血糖監測的有效補充。
2017年中華醫學會糖尿病分會第21次全國學術會議(CDS2017)上,天津醫科大學代謝病醫院的陳莉明教授闡述了2017年中國持續血糖監測臨床應用指南更新的五大要點。

陳莉明教授
A.增加國內最新研究數據,擴增實時CGM的內容
B.更新回顧性和實時CGM的適應症
C.增加評價指標,評估CGM準確度
D.規範臨床操作,保證監測質量
E.CGM報告和圖譜的解讀更加標準化
指南更新背景
傳統監測方法包括血糖自我監測(SMBG)、糖化血紅蛋白(HbA1c)。HbA1c反映的是過去2-3個月的平均血糖水平,存在“延遲效應”,難以反映血糖波動特征和低血糖風險;SMBG雖然能夠反映血糖波動,但難以做到精細。因此,持續性葡萄糖監測(CGM)便成為傳統血糖監測方法的有效補充。隨著CGM不斷應用於臨床,國內外研究數據的不斷更新,時隔5年,我國指南也進行了更新。

1
增加國內最新研究數據,擴增實時CGM的內容
回顧性CGM和實時性CGM的工作原理是相同的,二者各有特色,回顧性CGM能夠在佩戴結束後提取數據,幫助臨床醫生摸索患者血糖波動的變化規律,調整降糖方案。而實時性CGM,顧名思義,具有實時性的特點,有報警功能,便於臨床醫生對極高或低血糖進行即時處理。
回顧性CGM和實時性CGM的不同特點

2
更新回顧性和實時CGM的適應證
從適應證的範圍來看,回顧性CGM應用更為廣泛,相關研究顯示回顧性CGM用於T2DM改善血糖控製的同時,醫生滿意度更高;回顧性CGM可改善血糖波動大患者的血糖控製。雖然指南增加了實時性CGM的臨床應用範圍,但回顧性CGM仍獨具優勢,與實時CGM比較,其優勢主要在於操作簡單、準確性優於實時性CGM、更能真實反映患者血糖波動、並且可應用於科研領域。
回顧性CGM和實時性CGM的適應證範圍

3
增加評價指標,評估CGM準確度
CGM技術應用於臨床,其準確性評估仍無相應標準,本次指南增加了CGM準確性評估標準的內容,組織間液葡萄糖濃度如果與靜脈血糖值進行對照比較,應進行持續性靜脈采血(間隔15 min采血1次,並且持續4 h),準確性評估應包括點準確度和趨勢準確度。在CGM技術準確性評估標準中,本次指南的一大亮點是增加了CGM 24 h平均葡萄糖值與HbA1c的相關性,初步分析表明24 h平均葡萄糖值與HbA1C有良好的相關性,可進行相互轉化,便於指導臨床(公式如下)。此外,本次指南還增加了CGM技術原理的內容,指出CGM的工作原理是利用電化學反應進行工作。
24小時MBG=1.198×HbA1c*-0.582
HbA1c為6.0%、6.5%及7%時,對應的MBG分別為6.0 mmol/L、7.2 mmol/L及7.8 mmol/L
4
規範臨床操作,保證監測質量
本次指南強調,在CGM臨床操作、護理過程中,應規範CGM技術,及時進行報警障礙的排除等,以確保CGM的結果準確有效。在此基礎之上,本次指南從對毛細血管血糖監測的要求、患者的注意事項以及實時CGM數據有效性判斷標準等方麵進行規範,以確保監測的質量。
臨床操作中監測質量的保證

5
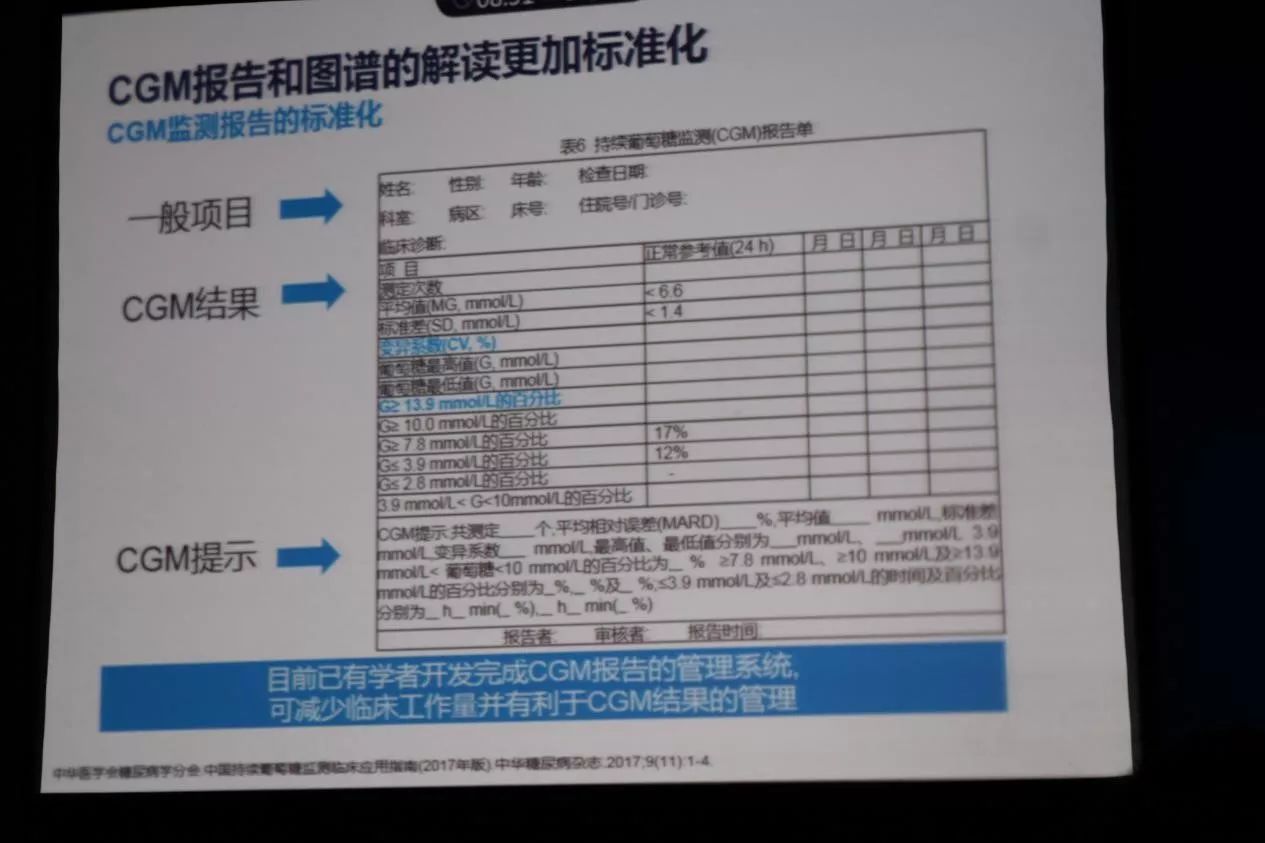
CGM報告和圖譜的解讀更加標準化
指南推薦“三步法”分析模式,三天CGM監測結果分析的先後順序為夜間血糖、餐前血糖以及餐後血糖,而14天CGM監測結果分析的順序為達標時間、血糖波動以及低血糖風險。每個步驟均應先關注低血糖、後關注高血糖,並且找到具體原因以指導調整治療方案。指南還從血糖水平以及血糖波動兩個方麵提供了CGM相關參數以及CGM參數正常參考值。
CGM參數可反映血糖水平和血糖波動兩方麵

中國20-69歲人群CGM參數正常參考值範圍

最後,陳教授給出了一份CGM結果的報告,令人開心的是目前已有學者開發完成CGM報告的管理係統,相信這將會減少臨床醫生的工作量的同時,更加便於CGM報告的管理!