消化道惡性腫瘤可轉移累及腹壁,雖然發病率低,但預後差。當腹壁轉移性腫瘤侵犯至肋間神經,可引起腫瘤相關性肋間神經痛。對於頑固性神經痛病人而言,口服藥物鎮痛效果差,而其中大部分病人因體質弱無法耐受手術。對於此類病人尚無安全、創傷小、療效肯定的治療手段。
目前由於脊柱內鏡技術的發展,可使椎間孔區成為新的治療靶區。經充分準備我們探索經皮脊柱內鏡下胸椎間孔後方擴大胸脊神經切斷術成功治療腹壁癌性疼痛1例,取得良好效果。現報道如下:
1.方法
1)一般資料
病人朱某,男性,62歲,2011年3月診斷為“乙狀結腸惡性腫瘤”,於我院行腫瘤根治術。術後常規病理提示“乙狀結腸惡性腫瘤,潰瘍浸潤型,中分化腺癌,癌組織侵及漿膜層,淋巴管累犯(+),PTNM分期:II期(T3N0M0)”,術後行輔助化療。2013年病人出現右上腹隱痛,診斷“腫瘤肝內轉移”,行“左肝內葉切除術”。2014年病人複查發現“腫瘤腹壁轉移”行“腹壁粒子植入術”。2016年6月病人左下腹及右上腹各觸及一個包塊,偶有隱痛,查PET-CT提示“雙側腹壁FDG代謝增高”,行“皮膚轉移癌微波消融術”。
2017年1月病人感右上腹腹壁刺痛,漸加重,部位主要位於臍右上方(見圖1),奧施康定逐步加量至100mg,12小時1次,聯合加巴噴丁膠囊600mg,每日3次,口服,疼痛數字評分法(numericalratingscale,NRS)評分控製在6分,病人晚間痛醒,並出現眩暈及嚴重便秘。遂就診於我科尋求能否手術治療,以使停用或少用鎮痛藥物。
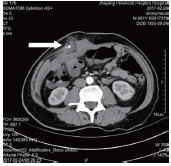
圖1右側轉移性腹壁腫瘤
2)選擇性神經根阻滯
據病人所示疼痛部位,體檢定位主要為T9神經支配區域,為進一步明確責任神經根及判斷神經切斷後療效,術前行CT引導下右側T9神經根阻滯術。術中將穿刺針定位於右側T9神經根出口處,注入造影劑(碘海醇)0.2ml,CT示造影劑包繞T9神經根,未進入椎管內(見圖2),再注2%利多卡因0.2ml,病人感右上腹原疼痛部位症狀明顯減輕,NRS1分,效果確切,證實為T9脊神經受累。
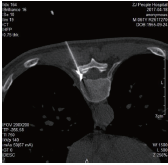
圖2選擇性T9神經根阻滯術
3)手術方式
病人取俯臥位,胸腹部墊薄枕,持續心電監測。常規消毒鋪巾,經C形臂透視定位T9椎體水平,並在體表標記(見圖3)。在影像引導下確定進針路線,1%的利多卡因逐層局部浸潤麻醉成功後,首先將導針穿刺到達T9右側椎板外下方,相當於下關節突及橫突交界處,循穿刺導針經皮用擴張套管逐級擴張軟組織,置入工作套管(見圖4),安放椎間孔鏡係統及衝洗係統衝洗,調節合適的水流量和壓力持續生理鹽水衝洗,用磨鑽及鏡下環鋸對椎板進行打磨開窗擴大椎間孔,逐步分離椎間孔周圍組織以清楚的顯示右側T9神經根。關閉衝水係統,在神經根周圍注入2%利多卡因5ml,等待數分鍾充分阻滯神經根後在內鏡直視下藍鉗咬斷T9脊神經(見圖5),雙極射頻手術刀頭對神經斷端進行熱凝,最後通過工作通道對工作區域進行徹底止血後,予傷口消毒縫合包紮。
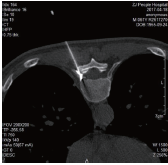
圖3影像確認及體表標記穿刺點
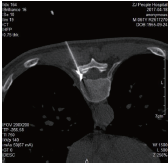
圖4置入工作通道
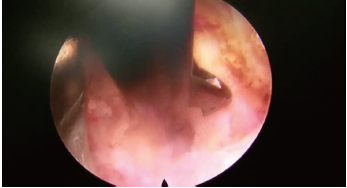
圖5T9神經根切斷
2.結果
術後病人T9神經支配區腹壁疼痛明顯緩解。逐漸減量至50mg,12小時1次、加巴噴丁膠囊200mg,每日3次,口服,全身疼痛控製可,NRS3分,無明顯藥物副反應發生。複查胸椎CT及三維重建影像示胸椎骨質破壞局限,創傷小(見圖6)。術後1月、3月、6月對病人進行隨訪,腹壁T9神經支配區NRS評分分別為2分、2分、2分、3分,直至術後7月病人死亡,均未出現嚴重疼痛,僅伴輕微麻木感。
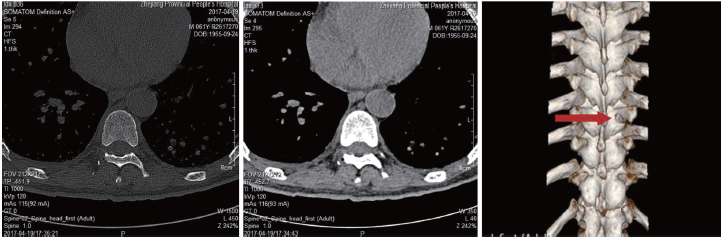
圖6術後CT影像
3.討論
惡性腹壁腫瘤病理種類繁多,可分為原發性和轉移性,以轉移性多見。轉移性腹壁惡性腫瘤可以來自機體各個部位,多見於腹腔消化道惡性腫瘤晚期轉移所致,也可以是在開腹手術或腹腔鏡手術中腫瘤細胞脫落種植所致。
近年來,隨著診斷與治療技術的進步,消化道惡性腫瘤的預後得到了顯著改善,部分病人帶瘤生存時間顯著延長。但一旦出現消化道腫瘤腹壁侵襲轉移,即認為病人已處於腫瘤晚期,多不再進行積極的腫瘤切除手術治療,以對症處理、化療等全身治療為主,許多病人症狀控製不佳,生活質量差。腹壁惡性腫瘤侵犯肋間神經引起的癌症相關性神經痛(cancer-inducedneuropathicpain,CINP),可以是腫瘤直接浸潤或壓迫神經所致,也可以由神經環境的變化間接引起,如腫瘤生長、局部和全身性炎性反應引起組織酸度增加,釋放炎性因子如腫瘤壞死因子等,繼而導致傷害性感受器的敏化。還可以由手術治療、放療和化療等相關治療手段引起等。
癌性神經病理性疼痛是癌痛的重要類型,與傷害感受性疼痛相比其病因和機製更為複雜,在臨床上常難以區分,針對性治療措施少,基礎藥物治療耐受差,許多病人疼痛控製不足,因而綜合治療才是癌症相關性神經痛的有效治療手段,而微創介入治療已成為控製癌症相關性神經痛的有效方法之一。
本例乙狀結腸惡性腫瘤伴腹壁轉移病人,藥物聯合鎮痛效果不佳,副反應重,病人十分痛苦,強烈要求神經損毀治療。目前脊柱內鏡技術的快速發展及熟練的內鏡操作技術,現已能利用此技術解決更多臨床問題,不僅限於椎間盤摘除抑或是神經根的鬆解,內鏡可及之處均可成為手術靶點。
考慮既往神經損毀技術的弊端,如經椎間孔藥物損毀可能滲入椎管風險及射頻熱凝部分情況下效果不穩定,在經過認真討論後本研究初步製定了脊柱內鏡下肋間神經切斷的手術方案,並取得病人及家屬同意。術前明確責任神經非常關鍵,關係手術操作部位及術後成功與否,在CT下行診斷性阻滯定位明確受累神經T9脊神經,CT引導使穿刺部位更加準確,同時造影劑使用可明確局麻藥物擴散情況。而對於腫瘤累及多根肋間神經的病人,術前需詳細評估病情,評估去神經支配後對機體的影響,同時涉及多根神經需考慮手術時長和病人手術耐受問題。
手術穿刺操作類似於脊柱內鏡胸椎間盤摘除術,因穿刺點更近中線,所以穿刺角度更為垂直,穿刺靶點位於下關節突及橫突交界的椎板處。術中行胸椎間孔後方擴大置管,減少了損傷胸膜情況,提高了手術安全性及簡易性。胸椎椎板打磨時需注意保護關節突關節,同時避免損傷神經根、脊髓、血管等。充分顯露神經根後,為避免神經切斷時劇烈疼痛,先對神經根進行阻滯,但缺乏應用局部麻醉藥濃度及容量等的相關性經驗。考慮到手術區域的水環境局麻藥易被稀釋,而過大的容量局部麻醉藥易進入椎管擴大麻醉及增加風險,先注入了2%利多卡因5ml,術中麻醉效果滿意。神經瘤是被切斷的神經斷端自主性重建神經連續性但失敗後的結果,大多神經斷裂後都會形成神經瘤,但僅有少數產生疼痛。痛性神經瘤異常的自主性放電,病人常有針刺樣、火燒樣等不能忍受的疼痛。
Ramanavarapu等研究表明熱凝可使神經髓鞘蛋白變性。因此為避免神經離斷後殘端神經瘤及神經痛的發生,術中我們使用雙擊射頻手術刀頭對神經斷端進行熱凝處理。同時手術造成的炎性反應也是神經病理性疼痛產生的重要因素,而脊柱內鏡下生理鹽水持續衝洗減少了局部炎症物質的蓄積。術後我們給予病人加巴噴丁口服治療,一方麵可以控製癌性神經病理性疼痛,另一方麵電壓門控Ca2+通道阻滯劑對痛性神經瘤亦有效。
通過隨訪,病人在生存期未發生痛性神經瘤性症狀。本例的臨床實踐表明脊柱內鏡下神經切斷技術對於明確脊神經受累的保守治療控製不佳的癌性神經病理性疼痛病人不失為一種有效、安全、微創的方法。同時此技術或可應用於頑固性帶狀皰疹後肋間神經痛、開胸術後肋間神經痛等病人的治療,其應用前景值得期待。由於本病例是癌性病人,生存期短,對於生存期長的病人是否會發生殘端神經痛,有待關注。
原始出處:
李順,計忠偉,劉文龍,茹彬,萬權,蔡文君,張達穎.經皮脊柱內鏡下脊神經根切斷術治療癌痛1例[J].中國疼痛醫學雜誌,2019(05):396-398.