機械通氣的目的在於為機體提供足夠氣體交換的同時使呼吸肌獲得休息。1952 年丹麥哥本哈根的脊髓灰質炎大流行期間的實例證實通氣支持是必不可少的,將癱瘓型脊髓灰質炎患者的死亡率由 80%以上降至約 40%。 盡管該療法獲益顯著,但許多患者在采用機械通氣後,即使動脈血氣結果正常,依然死亡。
這種死亡是由多因素造成的,包括機械通氣的並發症,如氣壓傷(各種氣體泄漏)、氧中毒、血流動力學改變。在脊髓灰質炎大流行期間,研究者發現機械通氣可引起肺結構性損傷。1967 年,“呼吸機肺”術語用於描述接受機械通氣的患者屍檢中發現的彌漫性肺泡浸潤和透明膜。近期,關注焦點又集中在機械通氣可導致既往受損的肺損傷加重並可對正常肺髒造成損傷。這種損傷的病理特點是炎症細胞浸潤,透明膜,血管通透性增加和肺水腫。機械通氣引起的一係列肺後果改變成為呼吸機相關性肺損傷。
鑒於呼吸機相關性肺損傷的臨床重要性,本文將闡述該疾病的發生機製,生物和生理學結局,預防及降低危害的臨床策略。
病理特征
肺內壓
人的一生需要進行約 5000000 次呼吸。每次呼吸,肺膨脹所需的壓力包括克服氣道阻力、慣性阻力以及肺部的彈性阻力所需的壓力。當氣體流速為 0(如吸氣終末)時,維持肺部膨脹的主要力量為跨肺壓(肺泡壓減胸內壓)(圖 1)。因此,肺容量和跨肺壓是密不可分的。
局部肺過度膨脹是引起呼吸機相關性肺損傷的一個關鍵因素。由於目前無廣泛認可的、用於測量局部肺過度膨脹,以及在通氣過程中限製肺膨脹的壓力的臨床手段作為限製肺過度膨脹的可替代臨床方法。目前雖有合理的治療方法,但從生理學角度了解各種測壓方法的實用性和局限性相當重要。
肺泡壓在臨床上較易檢測,在氣體流速為 0 時,肺泡壓就是氣道壓力;對於進行機械通氣而無法自主呼吸的患者,在吸氣末氣流停止時所測量到的氣道壓力稱為平台壓。遺憾的是,胸內壓(計算跨肺壓所需的另一變量)更加複雜。胸內壓有重力梯度,臨床上僅通過測量食管內壓進行估算。這種測量方法繁瑣,並且隻能得到近似結果。因此,臨床中,平台壓是預測肺過度膨脹指標的最常用變量。但是,對平台壓的解釋仍有細微的不同。若患者無自主呼吸,平台壓表示擴張肺加胸廓壓。對於胸廓僵硬的患者(如有胸腔積液或大量腹水的患者),呼吸機產生的壓力大部分用於胸廓的擴張而非肺部膨脹。因此,高的氣道壓力(此時是平台壓)可能並不代表肺過度牽張壓(如升高的跨肺壓,圖 1C)。
與此相似,當音樂家演奏喇叭時,氣道壓力可高達 150 cm 水柱,但氣胸不常見,因為胸內壓也升高,沒有肺過度膨脹(圖 1D)。相反,在無創通氣時,如果患者有明顯的呼吸窘迫和胸內負壓增大,即使氣道壓力很低,跨肺壓(因而肺擴張)可能較高(圖 1E)。

圖 1 胸內壓和肺順應性
生理因素
以下部分包括引起呼吸機相關性肺損傷的的主要生理因素。其他的因素(如呼吸性酸中毒,呼吸頻率,肺血管壓,體溫)已經被證實與呼吸機相關性肺損傷相關,但是這些因素可能僅代表二級效應,本文將不深入闡述這些因素。
高肺容量通氣
由於在肺容積(絕對值)增高時進行通氣,可發生呼吸機相關性肺損傷,導致肺泡破裂,氣體泄漏和氣壓傷(如,氣胸,縱隔氣腫,和皮下氣腫)(圖 2)術語“氣壓傷”術語有誤導性,因為引起氣體泄漏的關鍵因素是局部肺組織過度膨脹,而非增高的氣道壓力本身(圖 1D)。
肺過度膨脹而引起的更細微的損傷可表現為肺水腫。研究顯示,肺過度膨脹和低呼氣末肺容積之間的相互作用與肺損傷有關。但作用的具體機製尚不清楚。
雖然“呼吸機相關性肺損傷”這一名詞已被廣泛認可,但可能是不恰當的。引起肺損傷的關鍵因素是肺過度膨脹,這可能是由其他因素而非呼吸機引起的。
低肺容量通氣
在低肺容量(絕對值)時進行機械通氣也會造成損傷,這涉及多種機製,包括氣道和肺單位的反複開閉,表麵活性物質功能改變,和局部缺氧。這種損傷的特征是上皮脫落,透明膜,和肺水腫,稱為“肺不張傷(atelectrauma)”。肺不張傷在機械通氣中有明顯的異質性。
生物因素
上述的生理損傷因素會直接(通過損傷各種細胞)或間接(通過激活上皮細胞,內皮細胞,或炎症細胞的細胞信號通路)引起各種細胞內介質的釋放。一些介質直接損傷肺;其他介質使肺逐漸肺纖維化。其他的介質則作為歸巢分子使細胞(如中性粒細胞)募集在肺部,這些細胞之後釋放損傷分子(圖 2)。
這個過程稱為生物損傷。從含氣空腔進入循環係統的炎症介質,細菌或脂多糖可進入肺,從而造成肺泡 - 毛細血管通透性增加,這種改變在 ARDS 中是固有的,或由容量傷或上皮細胞微撕裂引起。這種遷移可以引起多器官功能障礙和死亡(圖 2)。

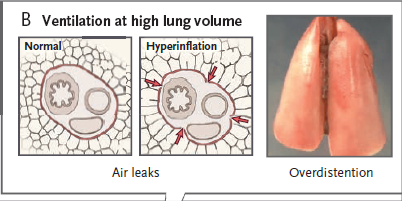

圖2低肺容量通氣和高肺容量引起的肺損傷