免疫係統功能正常個體發生巨細胞病毒(CMV)感染普遍且多無症狀,但癌症患者細胞免疫功能下降時,特別是造血幹細胞移植(HCT)患者罹患CMV感染時出現明顯並發症。目前常用有效藥物包括更昔洛韋、纈更昔洛韋、膦甲酸和西多福韋。美國Chaer教授在BLOOD雜誌上以2例HCT後複發難治CMV感染為例,詳細描述了CMV感染的治療。
【病例資料】
病例1
55歲男性,急性髓係白血病,接受完全匹配無關供者HCT,供者CMV血清陰性(D-),患者CMV血清陽性(R+)。馬法蘭、氟達拉濱和抗胸腺細胞球蛋白(ATG)預處理後,標準預防性治療。
HCT第12天植入(D+12),D+33天血清CMV PCR陽性,570 IU/mL,但無CMV疾病表現,纈更昔洛韋450 mg,2/日誘導治療,5天後血清CMV增至1276 IU/mL,12天<137 IU/mL,患者出現惡心嘔吐,上消化道內鏡顯示急性胃腸道GVHD,大劑量糖皮質激素治療,同時轉為靜脈更昔洛韋,2.5 mg/kg,每12小時一次,3周誘導治療後減至維持量1.25 mg/kg/天,然後再轉為纈更昔洛韋口服。
患者胃腸道GVHD複發,糖皮質激素治療,D+78在接受纈更昔洛韋次級預防情況下血清CMV增至10320 IU/mL,重新啟動更昔洛韋2.5 mg/kg誘導治療,每12小時一次。再次消化道內鏡檢查,病理證實CMV腸炎。
更昔洛韋治療2周後,血清CMV<137 IU/mL,繼續更昔洛韋治療情況下CMV再次上升,D+98達22829 IU/mL,絕對淋巴細胞計數0.47×109/L,予膦甲酸經驗性治療,CMV基因型分析隻有C592G UL97 突變。膦甲酸治療2 周,血清CMV<137 IU/mL,症狀消失。
病例2
27歲女性,CMV R+,T細胞急性淋巴細胞白血病,馬法蘭、克拉屈濱、ATG和全身照射預處理後雙臍血HCT,標準預防性治療,D+18植入。D+30出現皰疹病毒6活化,2周膦甲酸治療中出現急性腎損傷,電解質嚴重紊亂,治療結束後上述表現緩解。
D+60,PCR分析顯示血清CMV為255 IU/mL,再次膦甲酸治療,90 mg/kg,每12 小時一次,共21天。最初血清CMV增至2370 IU/mL,11天後<137 IU/mL。膦甲酸治療時再次急性腎功損傷,調整藥物劑量。誘導治療後維持治療2周,然後纈更昔洛韋次級預防。
D+112患者CMV再次活化,377 IU/mL,再次膦甲酸治療,7天時血清CMV升至38440 IU/mL,加用更昔洛韋,5 mg/kg,每12小時一次,基因型分析顯示V715MUL54突變,停用膦甲酸。更昔洛韋治療21 天後,血清CMV<137 IU/mL。
D+169,患者惡心嘔吐,上消化道內鏡顯示胃腸道GVHD,高劑量糖皮質激素治療。CMV再次升至475 IU/mL,重新更昔洛韋治療,2周後血清CMV仍高達12552 IU/mL,無CMV疾病表現,絕對淋巴細胞計數0.17×109/L,基因型分析顯示不但有V715M UL54 突變,還出現A594V UL97突變,膦甲酸和更昔洛韋均停用,西多福韋、來氟米特和2次CMV特異性CTL輸注。
2周後CMV降至907 IU/mL,再次輸注2次CMV特異性CTL,共4周靜脈西多福韋治療,5 mg/kg,每周一次,其後來氟米特維持治療。D+253,血清CMV<137 IU/mL,繼續來氟米特維持治療,其間有幾次CMV短暫回升,137-250 IU/mL,但無CMV疾病表現。
一、耐藥難治CMV感染的診斷
1. 定義
抗病毒藥物耐藥可以是一個或多個突變所致的真正病毒耐藥,也可是缺少突變的臨床耐藥。區分二者非常重要,因為臨床耐藥主要與宿主或病毒因素有關,非基因突變所致。如果2周足量抗病毒治療,CMV病毒血症仍無改善,應考慮抗病毒藥物耐藥;延長抗病毒治療期間(>6周,包括2周足量治療)且存在風險因素時,發生CMV髒器疾病時也要考慮抗病毒藥物耐藥。
未接受過治療患者,由於免疫抑製和糖皮質激素應用,病毒載量在治療最初2周內可能會有中度增高,此時並非藥物耐藥,不需改變治療;未接受過治療的成人,最初6周發生耐藥不常見,不過兒童HCT或原發性免疫缺陷病患者接受去T細胞HCT後可能出現高CMV載量;有些特定CMV疾病可能在血中檢測不到病毒載量,因此病情無改善或進展時,即便病毒載量較低也應考慮耐藥,因為症狀可能是耐藥唯一表現。
難治性CMV感染定義與抗病毒藥物耐藥的定義相似,但不能檢測到已知的遺傳性突變導致的耐藥。
2. 實驗室檢查
2種方法診斷抗病毒藥物耐藥:表型減斑實驗(PRA)和基因型分析。PRA認為是金標準,不過實驗間和實驗室間差異較大,耗費時間,已較少應用。
基因型分析可快速檢測藥物耐藥,鑒定耐藥突變,區分真正耐藥還是宿主因素所致臨床耐藥,可直接使用血液、體液或組織標本檢測。DNA測序是目前檢測耐藥的標準,CMV>1000 IU/mL時結果可靠。不過因為存在隨機和不相關突變,結果解釋較為困難,且突變<20-30%時可有假陰性,不過深度測序可克服這一缺陷,不過較為昂貴。
二、抗病毒活性和CMV耐藥的遺傳學機製
1. CMV基因組結構與關鍵蛋白
CMV屬β皰疹病毒,編碼164個蛋白,包括DNA聚合酶,所有獲批抗CMV藥物都是靶向抑製DNA聚合酶,ORF UL54編碼高度保守的CMV DNA聚合酶(Pol 或pUL54);UL97 ORF 編碼蛋白激酶pUL97,pUL97能控製更昔洛韋在CMV感染細胞中的磷酸化;CMV複製過程中的多個步驟均由末端酶複合物控製, UL56 ORF編碼 pUL56,是末端酶複合物的構成蛋白之一。
2. 更昔洛韋、纈更昔洛韋和 UL97
更昔洛韋是核苷酸類似物,靜脈應用,體內經pUL97和CMV感染細胞的激酶磷酸化後活化成為三磷酸更昔洛韋,強烈抑製CMV聚合酶,降低病毒DNA複製。纈更昔洛韋是更昔洛韋前體,口服使用轉化為更昔洛韋進入循環係統,生物利用度∼60%,是口服更昔洛韋10倍,二者活性與毒性相同。
CMV對更昔洛韋耐藥與pUL97和pUL54改變有關, UL97有多種突變,其中 7種突變最常見,占UL97耐藥突變>80%,使得IC50增加5- 15倍。此外還有一些缺失突變也導致不同程度耐藥,如密碼子590-607,致pUL97無法將更昔洛韋作為底物;密碼子460和520突變通過影響ATP結合而影響激酶活性;C592G UL97突變導致更昔洛韋較低程度耐藥(表1)。
表1 臨床已證實的UL97突變
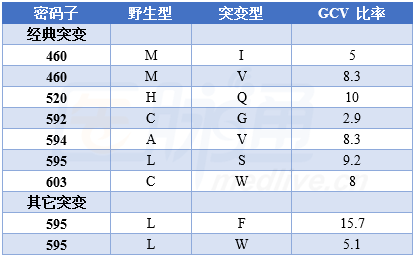
病例1中CMV耐藥,有報道增加更昔洛韋劑量可克服耐藥,不過Chaer教授認為該病例經驗性使用膦甲酸更恰當,因為 UL97突變可使更昔洛韋耐藥性增加5-15倍,不宜高劑量單藥更昔洛韋治療。雖然病例1發生腎功異常,但因患者既往曾使用過更昔洛韋,高度可能先出現 UL97 突變,因此經驗性轉換為磷甲酸更恰當(圖1)。
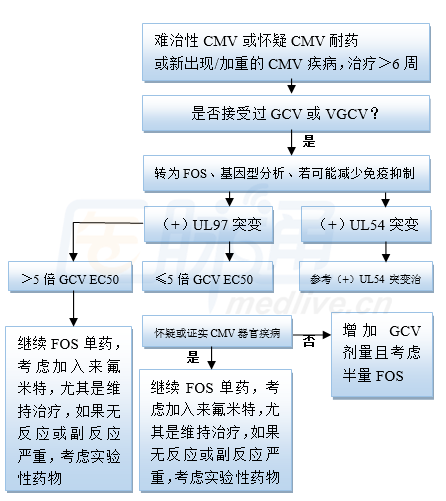
圖1 MD Anderson治療難治耐藥UL97突變CMV感染流程(GCV更昔洛韋,VGCV纈更昔洛韋,FOS膦甲酸)
3. 交叉耐藥:膦甲酸、西多福韋、更昔洛韋、纈更昔洛韋和UL54
膦甲酸是有機焦磷酸類似物,細胞內高水平膦甲酸能可逆性抑製pUL54。西德福韋是核酸類似物,經細胞內激酶磷酸化後,三磷酸西德福韋抑製pUL54。所有獲批治療CMV藥物均以抑製pUL54作為最終靶點,UL54突變誘導所有藥物交叉耐藥。UL54 突變多發生於同源保守區,外切酶和聚合酶區域突變導致CMV對一個或多個抗病毒藥物耐藥。更昔洛韋和纈更昔洛韋受hUL97和UL54突變影響,UL97 突變多先出現, UL54突變在 UL97 突變基礎上增加耐藥作用。膦甲酸和西德福韋活性不依賴pUL97,不受其突變影響。
病例1的另一個治療選擇是使用西德福韋,因其磷酸化不依賴 UL97,不過HCT患者使用西德福韋經驗有限,有報道有效性較為短暫,易發生耐藥、增加腎功損傷。如果患者同時有UL54突變,不應使用西德福韋,因為幾乎所有致更昔洛韋耐藥的UL54突變也會導致西德福韋交叉耐藥。此時Chaer教授采用經驗性更昔洛韋-膦甲酸聯合治療或是實驗性藥物治療。
病例2中V715MUL54突變導致膦甲酸耐藥,可以使用更昔洛韋治療。本文中2例患者因快速基因型分析結果而得以快速轉換為正確的抗病毒治療,是否對死亡有影響仍需進一步研究。
編譯自:How I treat resistant cytomegalovirus infection in hematopoietic cell transplantation recipients.Blood 2016