1、血壓水平的分類和定義是什麼?
根據2010版《中國高血壓防治指南》將血壓分為正常、正常高值及高血壓。按血壓水平將高血壓分為1,2,3級。
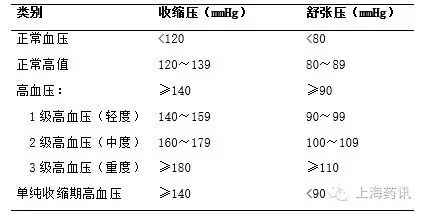
正常血壓在30歲以下隻需每兩年測一次血壓,30歲以上則需每年一次;而正常高值在保持一個健康的生活方式的同時,每年至少量一次血壓,如同時有糖尿病或腎病,就要配合藥物治療,將血壓控製在130/80mmHg以下。
高血壓患者需通過藥物降壓至140/90mmHg,患有糖尿病或腎病的降壓至130/80 mmHg,定期監測血壓,輕度高血壓每兩月一次,中度每月一次,重度則每周一次。
2、沒有症狀的時候是不是可以不服用降壓藥?
不可以,請各位病友堅持服藥。其實當血壓超過正常範圍時,血壓對心、腦、腎就已經開始產生侵害。
一些高血壓患者平時不服藥,當出現頭昏或測血壓升高時才服用降壓藥,一旦症狀消失或測血壓已恢複正常又不服用降壓藥了,這種做法是錯誤的也是十分危險的。因為停服降壓藥後血壓又要再升高,這樣反複升降最終將導致病情惡化。
正確的做法是當血壓降到正常範圍之後,可在醫生指導下調整降壓藥,以維持量長期堅持服下去。
3、降壓藥一般選擇什麼時候服用?
慢性高血壓病患者一天24小時的血壓水平是不恒定的,有兩個高峰和兩個低穀:早晨9~11時及下午4~6時為全天最高血壓;中午12時~下午2時為第一個低穀,晚上8時後血壓呈緩慢下降趨勢,淩晨2~3時為最低。
所以要選擇用藥時間,一般第一次用藥在早晨6~7時,第二次用藥在下午3~4時。藥效持續24小時的降壓藥,一般每天早晨服一次即可。
4、常用的降壓藥物有哪些?
臨床上一線的降壓藥大致分為五類:
(1)血管緊張素轉化酶抑製劑(ACEI):常用藥物有貝那普利、卡托普利、依那普利、賴諾普利等;
(2)血管緊張素Ⅱ受體拮抗劑(ARB):常用藥物有纈沙坦、氯沙坦、替米沙坦、厄貝沙坦、坎地沙坦等;
(3)利尿劑:常用藥物有氫氯噻嗪、呋塞米、螺內酯、吲達帕胺等;
(4)β受體阻滯劑:常用的藥物有美托洛爾、比索洛爾、索他洛爾、阿羅洛爾、拉貝洛爾等;
(5)鈣離子拮抗劑(CCB):常用藥物有硝苯地平、氨氯地平、非洛地平、地爾硫卓、維拉帕米等。
其他類型降壓藥則有:
(6)α受體阻滯劑:常用的有多沙唑嗪、特拉唑嗪、呱唑嗪等;
(7)複方製劑:如替米沙坦氫氯噻嗪、氯沙坦鉀氫氯噻嗪、複方降壓片等;
(8)中樞降壓藥:如可樂定、甲基多巴等;
(9)直接血管擴張藥:如米諾地爾、肼屈嗪等;
(10)中成藥:如珍菊降壓片等。
5、一線降壓藥常見的不良反應和注意事項是什麼?
(1)血管緊張素轉化酶抑製劑(ACEI)&血管緊張素Ⅱ受體拮抗劑(ARB)
這兩類降壓藥常見的不良反應有高鉀血症、血肌酐升高以及血管神經性水腫。ACEI製劑發生咳嗽的不良反應時,可以選擇ARB製劑替代治療。雙側腎動脈狹窄、妊娠、高血鉀患者禁用這兩類藥物。
(2)利尿劑
大劑量的利尿劑容易導致電解質紊亂,影響血鉀、血鎂、血鈣的水平,另外也對尿酸及糖的代謝有一定影響,使用本類藥物的同時要注意檢查電解質、尿酸及血糖。
(3)β受體阻滯劑
服用本類藥物可使心率減慢,嚴重的心動過緩如心率小於50次/分時忌用。支氣管患者慎用,避免加重支氣管痙攣。應用任何一種β受體阻滯劑都應從小劑量開始,逐漸增加用藥劑量至達到理想的治療效果,然後改為維持劑量治療。而停藥時應逐漸減量,不可突然停藥。
(4)鈣離子拮抗劑(CCB)
服用該類藥物的患者可能有頭痛、麵部潮紅、心悸、踝部水腫、牙齦增生等不良反應,通常發生在用藥初始階段,不良反應一般較輕且短暫。
6、為什麼高血壓藥提倡小劑量聯合應用,而不是單純增加某一種藥物的劑量?
單藥治療常常達不到降壓目標,一味地將單藥增大劑量易出現不良反應。為使降壓效果增大而不增加不良反應,采用兩種或多種降壓藥物聯合治療,目的是藥物治療作用相加,其不良反應可以相互抵消或者至少不增加不良反應。
7、降壓藥物緩釋片與控釋片有什麼優點?對服用方法有什麼特殊要求?
緩釋片與控釋片具有減少服藥次數、維持平穩有效的血藥濃度、降低毒副作用和減少用藥總量的優點。
服用控釋片、腸溶片、膠囊劑以及大部分緩釋片應與水整片吞服,不能掰、壓或嚼碎,以免影響藥物療效。但也有部分緩釋製劑可以掰開服用,如美托洛爾緩釋片等。服用藥物之前可谘詢醫生或藥師。
8、什麼是藥源性低血壓?
藥源性低血壓即用藥後引起血壓下降(低於90/60mmHg),並且伴有頭暈、乏力、嗜睡、精神不振、眩暈甚至出現昏厥等臨床症狀。部分高血壓患者用藥後血壓下降過快或者下降幅度過大,出現不適症狀,血壓雖未達定義範圍,亦可歸入藥源性低血壓的範圍。
9、什麼是體位性低血壓?應如何預防和處理體位性低血壓?
體位性低血壓表現為乏力、頭暈、心悸、冷汗、惡心、嘔吐等。在聯合用藥、首次服用α受體阻滯劑類藥物或加量時要特別注意。
體位性低血壓的預防方法:避免長時間站立,尤其在服藥後最初幾個小時;改變姿勢,特別是從臥、坐位起立時動作宜緩慢;服藥時間可選擇在平靜休息時,服藥後繼續休息一段時間再下床活動;如在睡前服藥,夜間起床排尿時應注意。
發生體位性低血壓時應平臥,可抬高下肢超過頭部,以促進下肢血液回流。
10、什麼是藥源性高血壓?容易誘發高血壓的藥物有哪些?
藥源性高血壓臨床表現為用藥後出現高血壓,或高血壓患者治療過程中血壓進一步升高或出現反跳甚至發生高血壓危象。一般病情較輕,停藥後可逆轉,偶爾出現高血壓腦病、腦血管意外和腎功能不全等嚴重並發症。
容易引起血壓升高的藥物有:含鈉鹽藥物、口服避孕藥、糖皮質激素、非甾體抗炎藥、單胺氧化酶抑製劑、促紅細胞生成素、環孢素、甘草合劑和一些複方感冒製劑等。
高血壓患者在服用這些容易升高血壓的藥物時應告知就診的醫生根據情況對降壓藥劑量進行調整。
11、老年高血壓患者在治療過程中應注意什麼問題?
老年高血壓患者在初始治療應從小劑量開始,並且隨後的劑量調整應較緩慢,因為老年人出現不良反應的可能性較大,尤其是高齡和體弱的患者,宜選用作用平和、緩慢的製劑,降壓不能太快,降壓程度不宜太大。不應隨便調整劑量和更換藥品品種,有疑問時應該及時與醫生或藥師溝通。
12、高血壓合並糖尿病患者對降壓藥物選擇的原則是什麼?
高血壓合並糖尿病的患者屬於必須高度重視的高危人群,需要積極預防、減輕腎病進展和心血管危險。ACEI和ARB兩類降壓藥物可預防微量白蛋白尿和糖尿病腎病的出現,並可減慢糖尿病腎病的進展。因此這兩類降壓藥物應作為高血壓合並糖尿病患者的基礎治療,再加用鈣離子拮抗劑、利尿劑等其他類降壓藥物聯合治療。
附:常見降壓藥分類簡介
